Solunum Sistemi Hastalıkları (Ders Notları)
1. GENEL BİLGİLER
Solunum sisteminin temel
fonksiyonu solunan havadaki oksijen ile vücutta metabolik olaylar sonucu
oluşan karbondioksidin alveollerde yer değiştirmesini sağlamaktır. Solunum
sisteminin bu temel fonksiyonu yanında; karbondioksit atılımı ile asit- baz
dengesini sağlamak(respiratorik kompenzasyon), kan depolamak, bazı biyoaktif
maddeleri (kortikosteroid, seratonin, prostaglandin) metabolize
etmek, angiotensin gibi maddeleri aktive etmek, vücut sıcaklığını ve sıvı
dengesini düzenlemeye yardımcı olmak gibi görevleri vardır.
Akciğerlerde
oksijen-karbondioksit değişiminde yetersizliğe neden olan pek çok faktör
bulunmaktadır. Solunan havada oksijen azlığı veya bazı zararlı gazların bulunması
solunum fonksiyonunu bozan en önemli faktördür. Havalandırmanın iyi olmadığı
barınaklarda idrar, dışkı ve ruktus sonucu havada normalde bulunmayan veya çok
az bulunan amonyak ve metan gibi zararlı gazlar ile CO2 miktarı artmakta, O2
miktarı azalmaktadır.Barınak havasındaki bu değişiklikler ile sanayi tesisleri
ve şehirleşmeden kaynaklanan yakıcı zehirli gazlar ve yangın dumanları solunum
sistemi hastalıklarında predispozisyona neden olmaktadır. Yukarı ve aşağı
solunum yollarında yangı, konjesyon, ödem, apse, tümör ve daralma gibi
patolojik değişiklikler solunum havasının akciğerlere iletilmesini engellemekte
ve solunum fonksiyonunu aksatmaktadır. Böylece alyuvar veya hemoglobinin miktar
veya fonksiyonunda meydana gelen değişiklikler sonucu vücut için gerekli olan
O2 yeterince sağlanamamakta ve anoksi meydana gelmektedir.
Anoksi, havadaki O2
miktarının azalması veya havayı ileten organlardaki daralmalar (anoksik
anoksi), alveollerdeki anatomik ve fonksiyonel bozukluklar (stagnant anoksi),
alyuvar ve/veya hemoglobin miktarındaki azalmalar ve sistemik kan dolaşımı
yetersizliklerinden (anemik anoksi) veya oksijen kullanımının hücresel düzeyde
engellenmesi durumlarında (histotoksik anoksi) ortaya çıkar.
Solunum sistemi
hastalıkları sığırlarda diğer hayvan türlerine göre daha fazla görülmektedir.
Bu durum sığır akciğerlerinin normal anatomik yapısı ve bazı fizyolojik
özelliklerinden kaynaklanmaktadır. Sığırlarda fazla loplu olduğundan temizlenme
kapasitesi düşüktür, anatomik yapıları gereği olarak farengial sıvılar akciğere
doğru süzüldüğünden pulmoner hipertansiyon oluşma riski fazladır ve soğuk
havalarda ventilasyonkapasiteleri azalır,akciğerler vücut büyüklüklerine oranla
daha küçük olduğundan fonksiyonel kapasite düşüktür.Akciğerlerin lizozim ve
fagositoz kapasiteleri diğer türlere göre düşüktür ve sığırlar çevre ısısı
değişimlerine daha duyarlıdırlar.
2. GENEL SEMPTOMLAR
ÖKSÜRÜK: Öksürük solunum yollarında biriken mukus ve
partiküllerin ani ve gürültülü hava hareketi ile ağız boşluğuna getirilmesi ve
bu şekilde solunum yollarındaki istenmeyen materyalin uzaklaştırılmasını
sağlayan önemli bir korunma refleksidir.Bu fonksiyon solunum yollarını döşeyen
epitel hücrelerin silyumlarının mukosiliyer hareketi ile yürütülür.Bu hareketle
mukus terminal bronşiyollerden trakeaya doğru iletilmektedir.
Öksürük traeka ve bronşlarda daha az olarak da akciğer
paranşiması ve plörada bulunan duyu reseptörlerinin mekanik nedenler (trakeanın
sıkılması,kömür tozları,broşların daralması) ve çeşitli faktörlerin (yangısal
prosesler,amonyak gibi irritan gazlar ve histamin gibi kimyasal mediatörler)
etkisi ile uyarılmasıyla meydana gelir.Öksürük canlılar için yararlı bir
refleks olmasına karşın enfeksiyöz etkenlerin çevreye yayılmasına,fazla
oluştuğunda hava yollarında yangı ve irritasyona, alveollerin aşırı
gerilmesi sonucu anfizeme ve dokuların yırtılması ile pnömotoraksa neden
olabilir.
Öksürük kardiyojenik pulmoner ödeme yol açan kalp
hastalıklarının da önemli bir belirtisidir ve genellikle kronik seyirlidir.
SOLUNUM GÜÇLÜĞÜ: Güç
nefes alıp vermekle karakterize bir klinik bulgudur.
Solunumun efor sarfedilerek yapılmasıdır.Anoksiye neden olan
durumlarda, metabolik asidozun kompenzasyonunda, sıcak ortamlarda vücut
sıcaklığının ayarlanmasında, solunum merkezini etkileyen yangı, tümör veya
kitlesel oluşumlarda, motor sinir fonksiyon bozuklukları ve solunum kasları
zayıflıklarında, solunum hareketlerinin ağrıya yol açtığı plöra ve kostalardaki
lezyonlarda ortaya çıkabilir.Solunum güçlüğünün görüldüğü hastalarda ızdıraplı
görünüm vardır, hareket etme ve yeme isteği azalmıştır,şiddetli olaylarda
siyanoz şekillenir, solunum sırasında anormal solunum sesleri oluşur.
İnspiratorik solunum güçlüğü görülen hastalarda solunum
sayısının arttığı, baş ve boynun ileriye doğru uzatıldığı, burun deliklerinin
genişlediği, ağzı açık solunum yaptığı, solunum sırasında interkostal ve
abdominal hareketlerin şiddetlendiği, dirseklerin göğüsten ayrı tutulduğu;
ekspiratik solunum güçlüğünde ise ekspirasyonun iki zamanlı olduğu, kostaların
gerisinde oluk şekillendiği, dirseklerin göğüs kafesine bastırıldığı, karın
kasıldığı ve anüste piston hareketinin ortaya çıktığı dikkati çeker.
SİYANOZ: Mukozalar,
konjuktiva ve derinin mavimsi mor renk alması durumudur.Siyanoz gelişmesi kanın
oksijenasyonu ile ilgilidir.Kanda oksijen erimiş formda veya hemoglobine bağlı
olmak üzere başlıca iki formda taşınır.Erimiş formdaki oksijen arteriyel
kandaki parsiyel oksijen basıncını oluşturur ve oksijen trasportunda nispeten
az etkilidir.Dokuların ihtiyacını büyük oranda hemoglebine bağlı olarak taşınan
oksijen sağlamaktır.Her iki oksijen formu arasında denge mevcuttur.
Alyuvarlardaki hemoglobin akciğerde oksijen ile bağlanır ve
oksihemoglobin oluşturur.Hemoglobinin oksijen dışında CO2, H+, 2, 3
difosfoglyserat gibi maddelere de bağlanıp bileşik oluşturabilme özelliği
vardır.Bu maddelerle bağlana hemoglobinin oksijene olan affinitesi azalır veya
kaybolur.
Siyanoz, hemoglobinin oksijen doygunluğu % 80’nin altına
düştüğünde meydana gelir.Bu durumda oksijenin parsiyel basıncı 40 mmHg’nin
altındadır.Siyanozun gözlenebilmesi için hastanın hemoglobin konsantrasyonunun
normale yakın olması gerekir.Hastalarda oksijen saturasyonunda belirgin düşüş
ve şiddetli anemi birlikte olduğundan hemoglobinin oksijen doyumu çok az
da olsa siyanoz görülmeyebilir.
Siyanoz periferal ve sentral iki kısımda
incelenebilir.Periferal siyanoz yüzlek damarların vazokonstruksiyonu, arter
veya yenaların tıkanması yada düşük kardiyak kan çıkışı nedeniyle kan akımının
yavaşladığı bölgelerde kandaki oksijenin ayrılmasıyla meydana gelir.Periferal
siyanoz ekstremiteler, burun ve kulaklarda gözlenir, mukoz membranlar
genellikle normaldir.Derinin pigmentli ve kıllarla kaplı olması nedeniyle
siyanoz büyük hayvanlarda dikkati çekmez.
Sentral siyanoz sinir sistemi hastalıkları ve arter ile ven
kanının birbirine karışmasına yol açan konjenital defektler sonucu ortaya çıkan
kanın yetersiz oksijenizasyonu veya methemoglobin veya sulfhemoglobin gibi
anormal hemoglobin türevlerinin bulunması durumlarında görülür.Mukoz membranlar
ve konjuktivada renk değişimi ile karakterizedir.
BURUN AKINTISI: Burun
deliklerinden seröz, müköz, prulent veya mukoprulent sıvıların gelmesidir.Burun
akıntısı tek veya çift taraflı, hafif veya yoğun, aralıklı veya devamlı
olabilir.Burundan bronşiyollere kadar uzanan epitulyumda bulunan seröz, müköz
ve karışık tipte tubuloalveoler bezler ve burun boşluğu ile sekunder ve
tersiyer bronşlarda bulunan goblet hücreleri aracılığıyla kandan hava yollarına
sıvı transfer sağlanır.Sığırlarda oluşan mukus ve sıvılar genellikle
yutulduğundan ve burun akıntısı dil ile temizlendiğinden normalde burun
akıntısı görülmez.Ancak sistemik hastalıklar ve halsizlik durumlarda burunda
mukoit akıntı toplanır ve burun kenarlarında kurur.Konjuktival irritasyon ve göz
yangılarından nazolakrimal kanal aracılığı ile gelen gözyaşı burun akıntısına
neden olur.Burun boşluğunda yangıya neden olan etkenler glandular sekresyonu
artırır.Meydana gelen burun akıntısı başlangıçta seröz daha sonra mukoit,
sekunder bakteriyel invazyon oluştuğunda prulent karakterdedir.
Burun akıntısı travma, koagülopati, vaskülitis, burun
mukozanın erozyonlu yangıları veya bölge kan damarları etkileyen lezyonlar ve
sığırlarda vena cava trombozlarından kaynaklanan akciğer tromboembolilerinde
kanlı olabilir.Anaerobik enfeksiyonlar ve nekroik yangılar kötü kokulu
akıntılara yol açarlar.
Ayrıca damak yarığı, farengeyal paraliz ve yutma
zorluklarında burun akıntısında gıda partikülleri bulunabilir.
ANORMAL SOLUNUM
SESLERİ: Steteskop kullanılmaksızın duyulan anormal solunum
sesleridir.Genellikle üst solunum yollarındaki değişik derecelerdeki
tıkanmalardan kaynaklanır.
Dinlenme halindeki sağlıklı sığırlarda solunum sesleri
kolaylıkla duyulmaz.Anormal solunum sesleri, sadece egzersiz sonrasında ortaya
çıkabildiği gibi dinlenme halinde de bulunabilir.Dispne ve ağızdan solunuma
neden olan durumlarda inspirasyon ve ekspirasyonda anormal solunum sesleri
oluşur.Anormal solunum seslerine sığırlarda difteriye bağlı nekrotik
larengitis, fareks, lareks ve retrofarengeyal apseler, aktinomikozis, lökozis,
aktinobasillozis, travma, tümör, yabancı cisim ve sinüzitisde rastlanırken,
koyun ve keçilerde en yaygın olarak oestrus ovis enfeksiyonları ve
psödotuberkülozda görülür.
3.BURUN VE SİNUS
HASTALIKLARI
3.1. BURUNDA YABANCI
CİSİM
Sığırlarda buruna yabancı cisim kaçma eğilimi
fazladır.Genellikle burun kaşıma veya yemini saldırganca yeme sırasında
oluşabilir.Yabancı cismin büyüklüğüne ve burunda bulunma süresine bağlı olarak
hastalarda baş sallama, tıksırma, solunum esnasında anormal sesler çıkarma, sık
sık burun yalama, tek taraflı burun daralması, kötü koku, seröz, mukoprulent
veya hemorajik akıntı belilenir.Yabancı cisim çoğu kez gözle veya endoskop ile
görülür ve pens ile uzaklaştırılır.Ayrıca tanıda fungal granüloma, atopik
rinitis, tümör, nazal aktinomitoz veya aktinobasilloz ve oestrus ovis dikkate
alınmalıdır.
3.2. BURUN KANAMASI
(Epistaxis)
Burundan kan gelmesine epistaxis denir. Kan seröz akıntı
içinde çizgi şeklinde bulunur veya burundan koyu renkte iplik tarzında yada
açık renkte köpükle karışık olarak akar. Köpüklü kan, genellikle öksürük ile
birlikte görülür ve hemoptizis olarak adlandırılır.
ETİYOLOJİ:
Burun ve maksiler kemiklere gelen travma, boynuz kırığı ve
burun boşluğundaki yabancı cisim, tümör ve ülseratif fungal granülomatöz yangı
genellikle tek taraflı burun kanamasına neden olur.Sığırlarda epistaksis ve
hemoptisiz, pulmoner embolik anevrizma, pulmoner tramboembolizm, akciğer
apseleri, ağız boşluğu, farenks veya larenksteki apse ve tümorlerden kaynaklanan
kanama ise genellikle iki taraflıdır ve ağızdan gelir. Ayrıca sığırlarda
mucosal disease veya koyunlarda mavi dil hastalığındaki lezyonlarda, antraks,
yanıkara ve septik metritis gibi septisemik hastalıklar ve nitrat, kronik bakır
ve cıva zehirlenmelerinde burun kanaması görülebilir. Epistaksis kan pıhtılaşma
bozukluklarında yaygın ve erken bir bulgu olarak ortaya çıkar. Çeşitli kalıtsal
(faktör 8, 9, 11 eksikliği) veya sonradan kazanılmış (warfarin, tatlı yonca
zehirlenmesi) pıhtılaşma bozukluklarında diğer kanama semptomlarının yanında
epistaksis de gözlenmektedir. Dissemine intravasküler koagulasyon sık olmasa da
burun kanamasına neden olabilir. Benzer şekilde trombositopeni ile seyreden
hastalıklarda da epistaksis meydana gelir.
PATOGENEZ:
Kan burun veya ağız boşluğu, paranazal sinuslar, farenks
veya akciğerlerden kaynaklanabilir. Kanama bu organları etkileyen primer
etkenlerden veya kanama hastalıkları gibi sekunder nedenlerden meydana gelir.
Buna göre kanama tek veya çift taraflı, hafif veya yoğun, açık veya koyu
renkli, egzersizle birlikte veya hemoptizis şeklinde ortaya çıkar.
SEMPTOMLAR:
Nazal septum bölgesindeki yapılardan kaynaklanan kanamalar
genellikle tek taraflı ve geçici olmasına karşın şiddetli kanamalarda kan
her iki burun deliğinden ve ağızdan gelir.Genellikle koyu renkli ve iplik
tarzındadır. Kanamanın nedeni yabancı cisim, fungal granulam veya neoplazma ise
kanama genellikle tek taraflı, aralıklı ve hafiftir.Akciğerlerden gelen kan
öksürükle birliktedir, açık renkli ve köpüklüdür.Bilateral kanamalar sistemik
hastalık bulguları ile birlikte bulunabilir.Enfeksiyoz hastalıkların sonucu
ortaya çıkan kanamalarda nefesten kötü koku gelir.
TANI:
Anamnezde kanamanın travmayla ilişkisi
araştırılır.Sistematik muayenenin yanı sıra baş bölgesi, farenks, larenks,
retrofarengeyal bölge, dil ve dişlerdikkatli şekilde incelenir, nabız ve
solunum sayısı, solunumun tipi, mukozalardaki renk değişimi ve kanama hastalığı
bulguları aranır.Kanama hastalığından şüphelenilen veya kanamaya yol açan
maddelerle zehirlenme anamnezi olanlarla trombosit sayısı, protrombin zamanı,
aktive edilmiş parsiyel tromboplastin zamanı ölçüleri yapılır.Vena cava
trombozundan şüphelendiğinden karaciğer enzim aktivite düzeyi belirlenir.
Dışkıda kan veya melananın varlığı akciğerler veya farenksten kaynaklanan kanın
yutulmasından, kanama hastalığında gastrointestinal sistemdeki kanama sonucu
meydana gelebilir.Kanamanın yerinin ortaya konulmasıiçin endeskop ile burun
boşluğu, nazal septum, farenks, larenks, trakeyobronşiyal dallanma bölgesi
granülom, polip, erozyon veya kitlesel lezyonlar açısından incelenir, gerekirse
histopatolojik değerlendirme için biyopsi alınır.
TEDAVİ:
Kanamaya neden olan primer sebeb belirlenip gerekli sağaltım
uygulandığında kanama durur. Aneminin belirlendiği şiddetli kanamalarda kan
transfüzyonu yapılır. Travmalardan kaynaklanan kanamalar genellikle
kendiliğinden kısa sürede durur. Ancak şiddetli kanamalarda burun boşluğu 100
ml su içinde sulandırılmış % 0.1’lik 1 ml adrenalin solüsyonu ile irrige
edilir. Burunlardaki lezyonlardan kaynaklanan kanamalarda lezyonun sağaltımı
yapılır. Kanama şiddetli ise lokal adrenalin uygulaması ve kanın pıhtılaşmasını
artıran ilaçlar uygulanır. Bunlar cephalin ve lechitin 10 ml ve oxalic asit
veya malonic asit solüsyonlarıdır (5ml / 50kg). Kanmaya neden olan granülomlar
çıkartılır, akciğer kaynaklı kanamalarda hayvan kesime gönderilir.
3.3. BURUN YANGISI
(Rhinitis)
Nazal mukozanı yangısıdır. Çoğunlukla farenks, larenks ve
trakea yangılarıyla birlikte ortaya çıkar. Rhinitis solunum yolu
enfeksiyonlarında ortaya çıkan ilk bulgudur.
EPİDEMİYOLOJİ
Kötü bakım besleme şartlarındaki hayvanlarda viral ve
bakteriyel etkenlerin faaliyetleri sonucu ortaya çıkar. Buzağılarda beş
haftalıktan sonraki dönemde ve besiye alınacak hayvanlarda barınağa
getirildikten sonraki iki hafta içinde meydana gelir.
ETİYOLOJİ
Sığırlarda malignant cataral fever, mucosal disease, sığır
vebası, IBR, RSV, adenovirus1,2,3, rhinosporidiosis enfeksiyonları ve atopik
rhinitiste görülür. Koyunlarda mavi dil, koyun çiçeği, ecthyma contagiosa
ovis, Oestrus ovis ve alerjik rinitis enfeksiyonlarında dikkati çeker.
SEMPTOMLAR
Hastalığın başlangıcında nazal seröz akıntı, tıksırma ve
öksürük belirlenir.Sonraki 24-28 saat içinde mukoprulent burun akıntısı ve
okuler akıntı ortaya çıkar.Bazı hastalarda ishal de görünür.Vücut sıcaklığı
39.5-40 dereceye ulaşabilir.Nazal mukozada eritem, erezyon ve ülser
belirlenebilir.
TANI
Klinik bulgulara bakarak konur.Nazal svap veya kazıntıların
bakteriyolojik muayenesi, inkülizyon cisimlerin ve mantarların belirlenmesi
önemli bilgiler sağlar.Endoskobik muayene ile mukozadaki lezyonlar
belirlenebilir.
PROGNOZ
Hastaların çoğu kendiliğinde iyileşir.Bazılarında ise
faringitis, larengitis, trakeyitis ve pnömoni ile komplike
olabilir.Subfarengeyal lenf yumrusu apseleri diğer bir komplikasyondur.
TEDAVİ
Barınaklarda hayvanlarda rinitise bağlı olarak burundan
akıntının gelmesi müdahale için yeterli bulgu değildir.Günün ilerleyen
saatlerinde burunda akıntının devam etmesi ve ilave sistemikhastalık bulgularının
çıkması acil inceleme yapılmasını gerektirir.Hastalığın sporadik seyrettiği
durumda hastalarda antibiyotik ve sulfonamidler kullanılır.Hastalar ılık, kuru,
iyi havalandırılmış bir bölüme alınır.Gerekirse sıvı sağaltımı yapılır.Buruna
nazal dekonjestan ilaçlar püskürtülebilir.Sürü hastalıklarında sulfatiazol,
sulfamezatin, sulfamerazin veya yeme ilave edilebilir.Mukoprulent rinitislerde
burundaki birikintiler uzaklaştırılıp fizyolojik su,
% 0.1’lik rivanol veya % 0.5’lik potasyum permanganat ile
burun lavaj yapılır. Buruna tetrasiklin içeren sprey uygulanabilir.Alerjik
rinitisden şüphelenildiğinde hastalar meradan çıkarılır ve antihistaminikler
uygulanır.
3.3.1. MİKOTİK BURUN
YANGISI (Micotic rhinitis)
Ruminantlarda çok sık gözlenmez, hastalık sporadik seyreder,
ılık ve yağışlı iklimlerde daha yaygındır, yaş ve ırk duyarlılığı yoktur.
ETİYOLOJİ
Ruminantlarda burun boşluğunda granülomaya yol açan etkenler
Rhinosporidia, Helmintosporium, Aspergillus, Phycomyses, Stochbothrys türleri
ve Drechslera rostrata’dır.
PATOGENEZ
Burun mukozasındaki erozyonlardan giren mantar sporları
mukozayı istila ederek granulom formasyonunda kronik gecikmiş hipersensitivite
reaksiyonuna ve yangıya neden olur.Granulomalar burun boşluğunda bir veya çok
sayıda, tek veya çift taraflı olarak yerleşmiş olabilir.Lezyon sarı, sarı-yeşil
veya kırmızı renkli 0.5-5 cm çapında nodüller veya polipler
şeklindedir.Rhinosporidiozisde burun boşluğunun girişinde, genellikle tek
taraflı tek polip meydana gelir.Helminthosporium türlerinin neden olduğu
lezyonlar kırmızı veya siyah odaklı kitleler şeklindedir.Bazen bakterilerin
neden olduğu sekunder ülserasyonlara da rastlanır.
SEMPTOMLAR
Solunum sırasında anormal sesler, dispne ve mukoprulent
burun akıntısı, bazen epistaksis gözlenir.Lezyon ilerledikçe klinik
belirtilerin şiddeti artar.Hayvan ağzını açarak solunum yapar.Klinik belirtiler
sıcak ve tozlu havalarda şiddetlenirken kış mevsiminde azalır.Lezyon
granülomatöz ve ilerleyici karakterdedir, klinik bulgular hiçbir zaman
kaybolmaz.Hastalar giderek zayıflar ve kesime gönderilir.
TANI
Lezyonların gözle veya endoskop ile
görülmesiyle konulabilir.Lezyonlardan kültür yapılır ve histopatolojik
incelemede dokuda eozinofil, mononükleer hücreler ve bazen mantar lifleri
görülür.Ayırıcı tanıda atopik rinitis, yabancı cisim, tümör, nazal
aktinobasillozis ve aktinomitoz dikkate alınmalıdır.
TEDAVİ
Mantarlardan kaynaklanan granülomaların sağaltımı
güçtür.Hastalarda kronik zayıflamaya neden olduğundan kesim önerilir. Sağaltım
için lezyonlar operasyonla uzaklaştırılır. Başlangıçta 66 mg/kg dozda %20 lik
sodyum iyodür solüsyonu i.v. 10-14 gün aralıklarla lezyon küçülene kadar
verilir, daha sonra uzun süreli oral Na- iyodür verilmesi önerilir. İyodizim
belirtileri (lakrimasyon, öksürük, deri döküntüleri) oluşursa tedaviye ara
verilir.
Ayrıca streptomisin’in 1g/50kg dozunda 7-10 gün süre ile
uygulanması ve bunun 2-3 ayda bir tekrarlanması geçici düzelme sağlayabilir.
Hastalara ketoconazol, fluconasol gibi sistemik mantar preparatları da
verilebilir.
3.3.2.SIĞIRLARIN YAZ
NEZLESİ (Atopik Rhinitis)
Yaşları 4 aylıktan büyük olan hayvanlarda sık rastlanır.
Hastalığın ortaya çıkışı mevsimseldir.
ETİYOLOJİ
Bitki polenleri ve mantar sporları gibi alerjenlere karşı
gelişen antikorlar hipersensitivite reaksiyonuna neden olurlar.
PATOGENEZ
Alerjenlerle devamlı temas halinde olanlarda mast hücre
faktörleri dokuda hasara yol açar ve kronik dönemde epiteller, goblet hücreleri
ve akıtıcı kanallarda hiperplazi ve metaplazi, müköz hipersekresyon ve
granülomatöz yangı tablosu oluşur(enzootik nazal granüloma).Granülomalar 1-2 mm
çapında sert ve beyaz yapıda veya pembemsi düz plak şeklinde burun boşluğuna
yayılmış olarak görülür. Granülom tarzındaki lezyonların oluşturduğu yangı
mevsimsel olarak şiddetlenir ve granülomlar çoğalabilir.
SEMPTOMLAR
Şiddetli burun kaşıntısı ile birlikte hapşırmanın görülmesi
karakteristiktir. Burun akıntısı, ani başlayan dispne ve sesli inspirasyon, baş
sallama ve burun sürtme, yoğun çift taraflı burun akıntısı başlıca klinik
bulgulardır. Şiddetli olaylarda yüzde şişme, hiperpne ve nazal mukozada
ülserasyonlara da rastlanılabilir. Burnunu sürten hastalarda burunda erozyon ve
yabancı cisimlere rastlanır.
TANI
Tanı lezyonların direk yada endeskop ile görülmesi ve
hastalığın mevsimsel gelişmesi dikkate alınarak konur. Nazal sekresyondaki
eozinofil sayısında artış hayvanın duyarlılığını ve hastalığın aktivitesini
gösterir. Perifer kanda eozinofil sayısının belirlenmesi tanı koydurucu
özellikte değildir. Ayırıcı tanıda fungal granülomalar, yabancı cisim,
viral solunum sistemi hastalıkları, nazal aktino basilloz veya aktinomikoz,
tümörler, sıcak veya irritan gaz inhalasyonları düşünülmelidir.
TEDAVİ VE KORUNMA
Alerjen belirlenirse veya şüphelenilirse hayvanın alerjenle
teması kesilir ve hipersensitivite reaksiyonuna karşı ilaçlar verilir. Bunun
için antihistaminikler, meklofenamik asit ve antienflamatuar dozda
kortikosteroidler kullanılır.
3.4. BURUN TÜMÖRLERİ
(Nasal Neoplasia)
Sığırlarda sinüslerin osteoma ve osteosarkomaları, squamoz
cell carcinoma, nöroblastoma ve etmoid mukozanın adenokarsinoması rapor
edilmiştir. Koyunlarda nazal neoplazmaların çoğunluğu adenopapilloma, adenoma
yada adenokarsinomadır.Squamoz cell carcinoma da bildirilmiştir.Koyunlarda
adenokarsinomalara 1 yaşından büyük hayvanlarda rastlanır.Klinik olarak
inspiratorik veya karışık tipte dispne, sesli solunum, nefesin kötü kokması,
burun akıntısı, ekzersiz intolerans, ağızdan solunum, epistaksis, tıksırma, baş
sallama, yüzde deformasyon ve gözde ekzoftalmus gözlenir.
Ayırıcı tanıda sığırlarda fungal granümalar, atopik
granüloma, yabancı cisim, sinüzitis kırıklar, nazal aktinomikoz/aktinobasilloz,
koyunlarda ayrıca Oestrüs ovis dikkate alınmalıdır.Sağaltım tümörün operatif
olarak uzaklaştırılmasıdır.
3.5. BURUN KİSTLERİ
(Nasal cyst)
Sığırlarda gelişme anomalisidir.Konha burun boşluğu ile
ilişkisi olmayıp içi koyu beyaz bir sıvı ile doludur.Burun kemiği kısa ve
konveks şekillidir.Hastalık belirtileri doğumdan hemen sonra gözlenir.Sesli
solunum, taşipne, burun boşluğunda daralma, ekzersiz intolerans, ağızdan solunum
belirlenir.Burun boşluğu parmakla, radyografiyle veya endoskop ile
incelendiğinde kistik ventral nazal konha belirlenir.Ayırıcı tanıda yabancı
cisim, travma ve tümörler dikkate alınmalıdır.Sağaltım operatiftir.
3.6. OESTRUS OVİS
ENFEKSİYONU
Oestrus ovis larvalarının neden olduğu özellikle koyunların
nadiren de keçilerin burun boşluğuna yerleşerek irkilti, lezyon, sekonder yangı
ve huzursuzluğa yol açan bir hastalıktır. Koyu gri renkli ve 1 cm
uzunluğunda olan erişkin sinek larvalarını burun deliklerinin etrafına bırakır.
Larvalar dorsal turbinale ve frontal sinüslere göç ederler. Burada haftalar,
hatta aylarca kalan larvalar, burun deliklerine doğru göç edip, tıksırması ile
yere düşer ve pupa haline gelirler. Pupadan yaz mevsiminde 4-5 haftada, kış mevsiminde
daha uzun sürede erişkin sinek meydana gelir. Koyunlar burunlarına larva
girince gölgeliklere sığınırlar, ayaklarını yere vururlar ve başlarını
sallarlar, diğer koyunlarla birlikte dururlar ve başlarını birbirinin
yününe dayarlar. Bu huzursuzluk nedeniyle yeterince otlayamaz ve yem
yiyemezler. Meydana gelen kataral rinitis nedeniyle tıksırma, mukopurulent bir
burun akıntısı, güç ve sesli solunum dikkati çeker. Sekonder bakteriyel
enfeksiyon geliştiğinde ölüm meydana gelebilir. Koyunlarla teması olan
keçilerde ortaya çıkan oestrus ovis enfeksiyonu klinik olarak daha hafif
seyreder. Ayırıcı tanıda yabancı cisim, tümör, aktinobasillozis, aktinomikozis
ve sinüzitis düşünülmelidir. Genellikle sağaltım gerekmezse de üretim kaybı
veya ölüm meydana gelebileceğinden hastalığın önlenmesi gerekir. Bunun için yaz
sonunda ve kışı geçiren larvaların öldürülmesi amacıyla rafaxonide 7.5 mg/kg,
closantel 7.5 mg/kg, nitroxynl 15-20 mg/kg ve ivermectin 0.2 mg/kg dozlarında
kullanılabilir.
3.7. SİNUSLARIN
YANGISI (Sinusitis)
Pranasal sinusların yangısı sığırlarda yaygın, koyun ve
keçilerde seyrek olarak görülür. Genellikle frontal ve maksillar sinuslar
etkilenir.
ETİYOLOJİ
Frontal sinuslardaki enfeksiyonlar boynuz kırıkları ve
boynuz çıkarma operasyonları, maksıllar sinuslardaki enfeksiyonlar ise
aktinomikozis, neoplazia ve diş yangılarından köken alır.IBR ve malignant
catarral feyer gibi hastalıkların seyri esnasında sekunder olarak da meydana
gelir. Enfeksiyonda çeşitli bakteriler izole edilmiştir. Sinüzitisin diğer
nedenleri aktinobasillozisde lezyonların sinuslara yayılması, sinus
neoplaziası, yüz kemiklerinde kırıklar,solunum yolları enfeksiyonlarının
komplikasyonu, sinuskistleri ve koyunlarda Ostrüs ovis’ tir.
SEMPTOMLAR
Boynuz çıkarılma işlemine bağlı sinüzitis haftalar veya
aylar sonra ortaya çıkar. Genellikle bir sinüs etkilenir. Hastalarda anoreksi,
letarji, hareket etme isteksizliği ve ateş belirlenir. Sinüzitli hayvanlar
bazen burnunu yerlere sürerler. Boynuz kaidesi açık olanlarda purulent burun
akıntısı, kapalı olanlarda tek veya çift taraflı burun akıntısı, hırıltılı
solunum, üst solunum yolunda daralma ve nefesin kötü koktuğu dikkati çeker.
Hayvan başını yukarı kaldırır veya aşağı indirir, ağrı varsa başını eğri tutar.
Kronik olgularda frontal kemikte eğrilme, ekzoftalmus ve nörolojik belirtiler
gözlenir. Sinusun perküzyonunda mat ses ve ağrı belirtileri alınabilir. Söz
konusu sinüsü çevreleyen kemik ileri derecede incelmiş ve gaz birikmesi olmuşsa
perküsyonda hiperrezonans ses alınabilir. Kırıklar, yumuşak doku kitleleri, diş
hastalıkları, frontal sinusta sıvı toplanması veya septumun erimesi
radyografide belirlenir. Sinüsün açılması ile purulent materyal ortaya
çıkartılır, kültürü ve antibiyogramı yapılabilir.
Primer maksillar sinus kistine sığırlarda rastlanmıştır.
Bunlar tek taraflıdır. Etkilenen sinus tarafında yüzde şişkinlik ve
mukopurulent burun akıntısı vardır. Bu akıntı pis kokulu değildir. Radyografide
septik deviasyon belirlenir. Sesli solunum ve üst solunum yollarında daralma
dikkati çeker.
TANI VE AYIRICI TANI
Boynuz çıkarma operasyonu anemnezine, klinik ve radyolojik
muayene bulgularına göre konulur. Hemogram oldukça değişkendir ve tanıya az
yardımcı olur. Ayırıcı tanıda fasiyal kırıklar, nazal tümörler, aktinomikoz,
aktinobasillozis, retrobulbar apseler ve lenfosarkomalar düşünülür.
TEDAVİ
Trepanasyon uygulaması yapılır. Sinus izotonik steril su ile
irrige edilir. Ayrıca streptocinase veya streptodronase gibi proteolitik
enzimlerin inokule edilmesi yaralı olur. Sistemik belirtiler varsa parenteral
antibiyotikler ve nonsteroidal antienflamatuar ilaçlar(aspirin 100mg/kg, fenil
butazon, fluniksin meglumine) kullanılır. Kültür veya antibiyotiklere
duyarlılık testi sonuçları yoksa sığırlarda boynuz operasyonları
sonrasında oluşan kronik frontal sinus yangılarında Actinomyces pyogenes
en sık rastlanan organizma olduğundan günde iki kez 22 000 iü /kg dozunda
penisilin IM uygulanır. Boynuz operasyonu geçirmeyen hastalardaki sinüzitisde
en yaygın olarak pastörella multocida’ya rastlanmakta ve sağaltımında buna
yönelik antibiyotikler seçilmektedir. Tanının erken konulduğu hastalar 10-14
günde düzelirken, kronik olaylarda haftalar süren uzun süreli sağaltım gerekir.
Bu hastalara çoğunlukla kesim önerilmektedir. Aktinomikozisin neden olduğu
maksillar sinus yangılarında streptomisin kullanılması önerilmektedir.
KORUMA
Buzağılarda boynuz kesme operasyonunun kapalı
metotlarla yapılması önerilmektedir. Büyük hayvanlarda ise operasyonun aseptik
koşullarda yapılması, yara bölgesinin operasyon sonrası yağmur, rüzgar, tozlu
ortamlar ve sineklerden korunması gerekir. Koyun ve keçilerde oluşan enfekte
yaralar bandaj kullanılarak özenle sağaltılmalıdır.
4. FARENKS, LARENKS
VE TRAKEA HASTALIKLARI
4.1. FARENKS YANGISI
(Pharyngitis)
Soğuk havalarda transportu yapılan veya soğuk kapalı
ahırlarda bakılan sığırlarda nazal mukozanın yangısı ile birlikte ortaya çıkan
bir hastalıktır.Hafif burun veya salya akıntısı, gürültülü ve ağzı açık,
solunum esnasında dilin dışarıya çıkarılması, öksürük, boğaz bölgesinin
palpasyonu esnasında öksürük ve solunum güçlüğünün belirginleşmesi başlıca
klinik bulgulardır.Nekropside şiştir, kalınlaşmış veya ülserlidir.Bazen apse
oluşumu dikkat çeker.Retrofarengeyal lenf yumruları büyümüş veya
apseleşmiştir.Hastaların bir kısmı akut döneminde ölürken bir kısmı
perifarengeyal apselerin geliştiği 3 hafta içinde ölür.Akut penisilin (günlük
1500 i.ü./kg), streptomisin (günlük ineklere 5 gr, buzağılara 1 gr) veya
sulfonamidlerle kolayca sağaltılabilir.Öksürük varsa potassium guaicol
sulfanate (günlük 1-2 gr) veya ammonium chloride (günlük 1-2 kez 60-120 gr)
verilir.Şiddetli solunum güçlüğü varsa trakeatomitüpü konulabilir.Solunum
güçlüğünü gidermek için sodyum iodure (100 ml distile su içine 30 gr) damar içi
uygulanır.İodizmus gelişmiş ise uygulama 4-5 gün içinde bir kez daha
tekrarlanabilir.
4.2. FARENKS TRAVMASI
VE APSELERİ
Farenks travmaları genellikle ilaç içirme işlemleri,
spekulum veya mide sondalarının özensiz kullanımları sonrasında şekillenir ve
hematom, yabancı cisim granüloması, sellülitis veya apseleşme ile
sonuçlanabilir.Ayrıca kaba, sert odunsu yemler, odunsu kökler ve balya telleri,
çivi gibi yabancı cisimlerin batması şeklinde de ortaya çıkar.Hematonm ve
yaralanmalar apseleşme eğilimindedir.Diffuz selütilis şekillenebilir.
ETİYOLOJİ
Farengeyal apselerden yaygın olarak izole edilen bakteriler
Actinomyees pyogenes, Actinobacıllus spp., Pasteurella spp., Bordotella spp.,
Fusobacterium necrophorum, Streptococcus spp.’dir. Şiddetli bakteriyel
enfeksiyonlarda durum çabucak ölümcül bir hal alabilir.Corynebacterium
pseudotübercülosis koyunların ve özellikle keçilerin farengeyal lenf
yumrularında lokalize olabilir.
SEMPTOMLAR
Farengeyal travmanın şiddetine bağlı olarak farklılık
gösterir. Hastalarda solunum yollarında daralma, inspirasyon süresinde uzama,
solunum esnasında anormal ses, baş ve boynu ileri doğru uzatma, salivasyon,
ağızda çiğneme hareketi, yutmada belirgin ağrı, sıvı gıdalara ilginin devam
etmesine rağmen katı gıdaları çiğnemede güçlük, lokmanın çiğneme süresinde
uzama, gıda ve salyanın burundan gelmesi, mukopurulent, kanlı burun akıntısı,
pis ağız kokusu, öksürük farenks bölgesinde görülebilir veya palpe edilebilir
ağrılı şişkinlik belirlenir. Şiddetli olaylarda ateş, anoreksi, depresyon,
dehidrasyon ve ön midelerde durgunluk vardır. Hastalarda sekonder olarak
aspirasyon pnömonisi gelişebilir.
TANI VE AYIRICI TANI
Palpasyonda veya spekulum kullanılarak yapılan incelemelerde
farengeyal şişlik ve deneysel punksiyon yapılarak şişliğin içeriği
tanımlanabilir. Enfeksiyonun derin dokulara yayıldığı durumlarda tanı güçleşir.
Endoskopi ve radyografi tanıya yardımcı olabilir. Radyografide farenkteki
yabancı cisimler belirlenir. Ayırıcı tanıda farengeyal tümörler, lenfosarkoma,
sialolit, kuduz, botilismus, aktinobasillozis, nekrotik larengitis, larengeyal
apseler, travma, ödem, paralizis, ve larengeyal tümörler düşünülmelidir. Tam
kan sayımı genellikle kronik yangısal durumu yansıtır. Nötrofilik lökositozis
ve sola kayma, nötrofil-lökosit sayısı değişimi ve dehidrasyon belirgindir.
TEDAVİ
Tek ve büyük apseler farenkse veya dışarı drene edilebilir.
Kültür sonuçlarına göre sistemik antibiyotikler kullanılabilir. Kültür sonucu
yoksa penisilin 22 000 i.ü./kg dozda günde iki kez I.M. kullanılır. Tetrasiklin
11 mg/kg dozunda IM, IV, SC günde 1-2 kez, sulfonamidler 140mg/kg dozunda
i.v. yükleme dozu ve devamında 70 mg/kg günlük dozda verilebilir. Ağrının
giderilmesi, şişliğin ve sesli solunumun azaltılması amacıyla nonsteroidal
antienflematuar ilaçlar(aspirin, fenil butazon, fluniksin meglumine) uygulanır.
Granüloma ve diffuz selülitis medikal olarak
sağaltılmalıdır. Hayvan gıda ve sıvı almayı reddediyorsa i.v. veya Rumen
içi sıvı ve besin verilebilir.
Uygun sağaltım yapıldığında çoğu farengeyal apseler,
hematomlar, selülitis ve granülomalarda prognoz iyidir.
4.3. LARENKS
YANGISI(Laryngitis)
Genç sığırların larenks mukozası ve kıkırdağının akut-kronik
enfeksiyonlarıdır.
ETİYOLOJİ
Besi sığırlarında bakteriyel nedenli olup etken
Fusobacterium necrophorum’ dur.Mukozal yüzey ve kıkırdağa invaze olduğunda
laringeyal ülserler oluşur.Diğer sığırlarda solunum sistemleri organlarının
yangıları veya sipping tever ve IBR gibi hastalıkların seyri esnasında diğer
hastalık bulgularına katılır.Kronik larengitis özefagus sondası uygulamaları ve
akut yangılarının kronikleşmesi, akciğer yangıları ve aktinobasillozis sonucu
ortaya çıkar.
EPİDEMİYOLOJİ
Hastalık kalabalık ve kirli ortamlarda barındırılan besi
hayvanlarında yaygındır.Çoğunlukla besinin başlamasından 30 gün sonra sporadik
olarak ortaya çıkar.Hastalığa yıl boyunca rastlanır.Çoğunlukla sonbahar ve kış
mevsimlerinde ortaya çıkar.Hastalık tüm dünyada yaygındır.
PATOGENEZ
F.necrophorum sağlam mukoz membranlardan geçemez iken
larengeyal kontakt ülserlerden oluşan hayvanlarda kon takt ülserler bakteri ve
virüslerin birlikte rol oynadığı üst solunum yolları enfeksiyonunda oluşan akut
mukozitis, öksürük ve yutkunmalar sonucu oluşan larenks tahrişi ve aritenoit
kıkırdağın medial açısının ve sesi oluşturan membranların şişkinlikleri ve
erozyonları sonucu oluşur.Ayrıca Hemophilus somnus ’un başlattığı
perilaringeyal vaskülitis sonucunda da nekrotik larengitis meydana gelebilir.
SEMPTOMLAR
Hastalık en çok 3-18 aylık buzağılar ve 24 aylığın
üzerindeki hayvanlarda görülür. Akut, yaş ağrılı öksürük ve solunum güçlüğü ile
karakterizedir. Hastalar ağrı nedeniyle dikkatli öksürürler, ağzı açık ve sesli
solunum yaparlar. İnspiratorik dispne nedeniyle baş ve boyun ileri doğru
uzatılır. Difterik lezyon varsa nefes pis kokar. Yutkunma ağrılı olduğundan
salivasyon vardır. Suyunu yudum yudum ve aralıklarla içerler. Hastalarda
anoreksi, depresyon, 41 dereceye kadar yükselen ateş ve mukoz membranlarda
hiperemi, iki taraflı nasal akıntı ve solunum havasında kötü koku
belirlenir. Larenkste sişkinlik görülebilir ve palpe edilebilir. Palpasyon
sırasında ağrı, şiddetli öksürük, dispne ve hırıltılı solunum nöbeti
belirginleşir. Kronik yangılarda, kalıcı ve ilerleyici karakterde gürültülü
solunum belirlenir.
TANI VE AYIRICI TANI
Klinik ve radyografik bulgulara bakılarak larengitisten
şüphelenilir. Kesin tanı laringoskopik incelemeyle konur. Akut olaylarda akut
septik durum nedeniyle lökopeni, nötropeni ve sola kayma vardır. Ayırıcı tanıda
farengeyal travma, apse, selülitis, IBR, aktinobasillosiz, larengiyal ödem,
apse, travma, paralizis ve tümörler düşünülmelidir.
PROGNOZ
Hastalığın erken tanısı ve iyi sağaltım uygulamalarında
prognoz iyidir. Yoğun kıkırdak nekrozu oluştuğunda ölüm kaçınılmazdır.
Hastalıktan kurtulanlarda sesli solunum sekel olarak kalır. Sağaltılmayanlar
2-7 gün içinde ölürler. Ölüm toksemi ve solunum yetmezliği sonucudur. İyileşen
hastalarda larenksteki hatalı biçimlenme nedeniyle sesli solunum ve kaba kuru
öksürük bulguları kalabilir. Aspirasyon pnömonisi nekrotik larengitisin önemli
sonucudur.
TEDAVİ VE KORUNMA
Hastalara sıvı gıdalar ve yumuşak ot verilir. Şişkinlik,
yangı ve ateşi azaltmak için non steroidal antienflamatuar ilaçlar,
antihistaminikler ve kortikosteroidler kullanılır. Antibakteriyel olarak
sülfonamidler(başlangıçta 140 mg/kg, devamında 70 mg/kg) ve prokain penisilin(22
000 i.ü./kg), tercih edilir. Ayrıca streptomisin, oksitetrasiklin ve
tylozine de (her üç ilaç içinde 11 mg/kg i.m. 1-2 kez) kullanılmaktadır.
Proteolitik enzim ve antibiyotiklerin intratrakeal verilmesi larenksteki
nekrotik dokunun giderilmesine yardımcı olur. Hastalığın şiddetli seyrettiği
hayvanlarda dispneyi önlemek ve larenksi dinlendirmek için trakeyotomi
gerekebilir. İyi bakım ve destekleyici tedavi yararlıdır. Hastaları kapalı
alana alma, yeterli ventilasyon sağlama, su ve kolay yutulur gıda verme, gerekirse
oral ve i.v. sıvı uygulamaları yaralıdır.
Korunma için özel kontrol yöntemleri yoktur. Solunum sistemi
enfeksiyonlarına yakalanma oranı azaltılırsa nekrotik larengitiste azalır.
4.4. LARENKS
APSESİ(Laryngeal abscess)
Apse oluşumunda bitki dikenleri, travma, herediter
dispozisyon veya larenksteki konjenital kavitasyon etkilidir. Koçlarda
koyunlardan daha yaygındır. Actinomyces pyogenes tarafından oluşturulan
aritenoit kıkırdak apseleri buzağılarda ve koyunlarda rapor edilmiştir.
Hastalarda hızlı ve sesli solunum, baş ve boyunda gerginlik, siyanoz ve
şiddetli progressif dispne gözlenir. Çoğu hayvanlar canlı görünüştedir. İştah
ve vücut sıcaklığı normaldir. Larenksteki hiperemi ve ödemin belirlenmesinde,
rima glottisin tıkanıklık derecesi ve şişliğin ortaya konulmasında endeskopi
yaralıdır. Radyografik kontrolde larenksteki yumuşak doku şişliği
belirlenebilir.
Nekropside irin içeren kapsüllü apseler ve aritenoit
kıkırdakta nekrotik yıkım belirlenir. Sağaltımda trakeyotomi uygulanır,
antibiyotikler(genellikle penisilinler) ve NSAİD ilaçlar kullanılır. Tanı erken
dönemde konulmazsa ve ciddi sağaltım uygulanmazsa prognoz iyi değildir.
Benzer semptomlarla seyreden sporadik hastalıklardır.
Larenks travması hayvanların boyunlarına takılan ip veya zincirin gerilmesi
veya hayvanların tutulması sırasında ortaya çıkar. Duman inhalasyonu veya diğer
zararlı gazlar larenks ödemine neden olur. Ağızdan alınan sivri objeler ve gıda
maddeleri larenkse aspire olabilir. Larenks tıkanmalarında inspirasyon uzun ve
güçtür, ağızdan solunum, sesli solunum, siyanoz, salivasyon, baş ve boynun
ileri uzatıldığı dikkati çeker. Larenksin palpasyonunda şişlik belirlenir ve
palpasyon esnasında hırıltı ve dispne artar. Ayırıcı tanıda nekrotik
larengitis, larenks apsesi, virusların neden olduğu şiddetli larengitis,
aktinobasillozis ve tümörler dikkate alınmalıdır. Tanı ve ayırıcı tanıda
endoskopik ve radyolojik muayene yaralıdır. Bakteriyel nedenli larengitiste
hematolojik değerlerde değişiklikler ortaya çıkar.
Larenks travması ve paralize kendiliğinden veya
destekleyici sağaltımla iyileşir.Şiddetli olaylarda trakeyotomi gerekir.Yabancı
cisimler operatif olarak veya endoskop uygulanarak
uzaklaştırılmalıdır.Şişlik, ödem ve solunum güçlüğünün azaltılmasında NSAİD
kullanılması yararlı olur.
4.6. LARYNGEAL
PAPİLLOMATOSİS
Besi sığırlarında yaygındır.Larenksteki kontakt ülserlerden
giren papovaviruslar tarafından meydana getirilir.Papillomlar yapışık veya
saplı tiptedir, sarı renkli 1-10 mm büyüklüğündedir ve aritenoit kıkırdağın
üzerinde oluşur.Karakteristik semptomları sesli solunum ve öksürüktür.Ayırıcı
tanıda nekrotik larengitis, farenks travması, aktinobasillozis, laringeyal apse
ve travma, ödem, paraliz ve tümörler düşünülmelidir.Papillomlar operatif olarak
uzaklaştırılabilirse de operasyon önerilmektedir.Hastalıktan korunmak için
diğer solunum sistemi enfeksiyonlarını kontrol altında tutmak gerekir.
4.7. TRAKEABRONŞİTİS
(Tracheobronchitis)
Akut veya kronik seyirlidir.Akut trakeabronşitis başta IBR
olmak üzere diğer hastaların seyri sırasında; kronik trakeabronşitis ise
tüberkülozis, akciğer nematodiyazisi ve akciğer apseleri sonucu ortaya çıkar.
Akut seyirde ateş, yaş veya kuru öksürük, IBR’de derin yaş,
tozlu hava solumaya bağlı kronik irritasyon sonucu ortaya çıkan bronşitisde
derin ve kuru öksürük belirlenir.Kronik seyirde trakeanın palposyonuyla ortaya
çıkarılabilen kuru öksürük, kilo kaybı, süt veriminde düşüş ve bazen
mukoprulent burun akıntısı belirlenir.
Hastalar sürüden ayrılır, ılık, havalandırılması iyi olan ve
tozsuz bir ortama konur.Hastalara ammonium chloride ve ammonium carbonate gibi
ekspektoranlar ve değişik sulfonamid preparatları uygulanabilir. Kronik formda
hastalara neomycin, streptomycin, ammonium chloride, guaiacol ve iodide
uygulamaları yapılabilir.
4.7. TRAKEA STENOZİSİ
VE KOLLAPSI (Tracheal stenosis ve collapse)
Tüm sığır türleri, sütçü ırklarda ve her iki cinsiyette
belirlenmiştir.Trekeal kollapsa genç keçilerde rastlanmıştır.
ETİYOLOJİ
Kraniyal toraks travması, ip veya zincir travması,
trakeatomi veya konjenital defektler, genetik veya beslemeye bağlı kıkırdak
zayıflıkları, trekeal kasların inervasyon yetersizlikleri, endotrakeal
tüp uygulamalarından kaynaklanan işemiler ve primer akciğer hastalıklarıdır.
SEMPTOMLAR
Hastalarda ateş, taşikardi, taşipne, siyanoz, mukozal
hiperemi ve damarlarda dolgunluk belirlenir. Uyarılma veya eksersiz sonrası
dispne ortaya çıkar. Dispne şiddetli hastalıklarda dinlenme halinde de dikkati
çeker. Ayrıca sesli solunum, inspiratorik solunum güçlüğü, intratorasik trakeal
kollapsta korna sesi şeklinde öksürük karekteristiktir. Servikal trakeanın
etkilendiği durumlarda trakeal kollaps bulguları palpasyon ile belirginleşir.
Trakeal palpasyon veya başın yukarı kaldırılması solunum esnasında çıkan sesin
şiddetlenmesine neden olur veya korna sesi şeklindeki öksürüğü ortaya
çıkarabilir. Bazı hastalarda kosta kırığı ve göğüs şişkinliği gibi travma
belirtileri pnömoni bulguları saptanır.
TANI VE AYIRICI TANI
Anamnez, klinik, endoskopik ve radyografik muayene
bulgularına bakılarak tanı konulur. Radyografi ve endoskopi trakeada
dorsoventral yassılaşmayı gösterir. Kaudal, servikal ve kraniyal torasik
trakeada şekillenen patolojik değişiklikler daha kolay belirlenebilir.
Hematolojik değişiklikler pnömoni veya stres sonucudur. Ayırıcı tanıda benzer
belirtilerle seyreden trakeal yabancı cisim, trakeal aktinobasillozis,
neoplazmalar, bronkopnömoni, nekrotik larengitis ve trakeaya basınç yapan apse,
lenf yumrusu büyümesi, hematom gibi lezyonlar dikkate alınmalıdır.
TEDAVİ
Trakeatomi yapılması, antibiyotik ve kortikosteroid
kullanılması başarılı olmaz. Hastalarda trakeal halkaların biseksiyonu,
anastomozu, internal ve eksternal protez uygulamaları gibi uygulamalar
önerilmektedir. Eksternal protez buzağılarda ve keçilerde başarılı ile
kullanılmıştır. Pratik bir uygulama olarak hastaların kesim zamanına kadar
kapalı ve bağlı tutulması işe yarayabilir.
4.9. TRAKEAL YABANCI
CİSİMLER VE KİTLELER
Ruminanatlarda trakea yabancıcisim inhalasyonu nadirdir.
Aktinomikoz lezyonları trakeada tıkanmaya neden olabilir. Klinik olarak kronik
öksürük, inspiratorik dispne, duyulabilen solunum sesi algılanır. Baş ve boyun
ileri uzatılmış pozisyondadır. Ayırıcı tanıda farenks travması, nekrotik
larengitis, larengeal apseler, travma, ödem veya paraliz, trakeal kollaps ve
trakeaya baskı yapan çevre doku şişlikleri düşünülmelidir. Tanının konulmasında
endoskopik ve radyolojik muayeneler önemlidir. Küçük cisimler endoskopi ile
yakalanarak alınabilir. Büyük cisimler için trakeyotomi gerekebilir.
Trakeyotomi yabancı cismin bulunduğu yerin alt kısmından yapılmalıdır.
Aktinomikozik kitleler, yumuşak ve saplı lezyonlardır, yüzeyi küçük sarı
odaklar içerir ve granüler yapıdadır.
4.10. TRAKEA
ÖDEMİ(Besi sığırlarında tracheal oedema)
Besi sığırlarında trakeal stenoz olarak da bilinmektedir.
Trakeal ödem sendromu akut dispne ve kronik öksürük olmak üzere iki formda
görülür. Sebebi bilinmemektedir.
ETİYOLOJİ
Hastalığın üst solunum yollarını etkileyen viruslar
Pastörella multocida ve Hemophilus somnus gibi bakteriler, tozun trakeada
irritasyona neden olması, toraks bölgesinde aşırı yağ birikmesi sonucu oluşan
pasif konjesyon ve ödem, hipersensitivite reaksiyonları ve mikotoksinlerden
kaynaklanabileceği düşünülmektedir. Akut dispne sendromu yoğun besiye tabi
tutulan sığırlarda beslenme periyodunun sonuna doğru ortaya çıkar. Hastalık
sporadiktir ve sıcak yaz aylarında daha şiddetli seyreder.
SEMPTOMLAR
Akut dispne, sesli solunum, ağzı açık solunum, baş ve boynun
ileri doğru uzatılması, siyanoz, yere yatma ve asfeksiden ölüm görülebilir.
Respirasyonu artıran nedenler klinik belirtileri şiddetlendirir. Ayırıcı
tanıda farangeal travma, nekrotik larengitis, IBR, larengeal apseler, tümörler,
yabancı cisim, ödem, paraliz, trakeal yabancı cisim, kitle, kollps ve atipik
interstitiel pnömoni düşünülmelidir. Kronik form 135-400 kg canlı ağırlığındaki
sığırlarda görülür. Bu formda sporadiktir, ancak akut form kadar mevsimsel
değildir. Hasta hayvanlarda IBR veya pnömoni anamnezi alınır. Klinik olarak
devamlı, sık, derin, kuru ve non prodüktif öksürük gözlenir. Büyüme geriliği
belirlenir. Nekropside akut formda boynun ortasından toraksa ve
bifurkasyon bölgesine kadar uzanan trakeanın dorsalinden mukoza ve submukoza da
ödematöz kalınlaşma dikkati çeker. Ayrıca mukozal, submukozal ve peritrakeal
bölgelerde yoğun hemorajiye rastlanır. Kronik formda trakeanın caudal 1/3
ündeki mukozada hiperemi, ince bir tabaka halinde mukopurulent eksudat
bulunduğu, mukozanın kaldırım taşı görünümü aldığı veya lif benzeri uzantılarla
ve poiplerin oluştuğu saptanır.
TANI VE AYIRICI TANI
Klinik, radyografik ve endoskopik muayene bulgularına göre
konur. Ayırıcı tanıda hafif kronik suppuratif pnömoni dikkate alınır.
TEDAVİ
Kronik formun etkili bir sağaltımı yoktur. Akut form için
geniş spektrumlu antibiyotikler, kortikosteroidler, hayvanların stresden
korunması, gölgede barındırılma, su veya pervaneler kullanılarak serinletme
önerilir. Şiddetli olaylarda trakeyotomi, endotrakeal tüp ve oksijen
uygulamaları gerekebilir. İyileşen hastalarda nüks görülebilir.
5. BRONŞ VE AKCİĞER HASTALIKLARI
5.1. AKCİĞER HİPEREMİSİ VE ÖDEMİ
Akciğer hiperemisi, akciğer damarlarının kanla dolmasıdır.
Kanın sıvı kısmı paranşim dokuya veya alveollere sızdığında ödem şekillenir.
Gelişen patolojik durumun şiddetine göre değişik derecelerde solunum güçlüğü
meydana gelir.
ETİYOLOJİ
Akciğer hiperemisi, özellikle transport yapılan hayvanlarda
olmak üzere soğuk hava soluma, duman veya zararlı gazların solunması,
anafilaktik reaksiyonlar, pnömonilerin erken dönemleri, üst solunum yolu
tıkanmaları, mastitis veya metritis gibi septik durumlar, yatan hayvanlarda
hipostaz ve konjestif kalp yetmezlikleri sonucu şekillenirken, akciğer ödemi
ilaç ve aşı uygulamaları ile gıdaya bağlı alerjiler, akut interstisyel pnömoni,
konjestif ve akut kalp yetmezlikleri, duman ve gaz inhalasyonları, organik
fosforlu insektisitler ve alphanaphthyl thioures zehirlenmelerinde oluşabilir.
PATOGENEZ
Akciğer hiperemisinde kapilların genişlemesi nedeniyle
alveolar aralıkta daralma olur.Akciğerlerin vital kapasitesi ve kanın
oksijenizasyonu azalır.Ayrıca akciğerlerdeki kan dolaşımındaki durgunluk
oksijenizasyonun azalmasına katkıda bulunur ve anoksik anoksi gelişir.Ödem,
toksinlerin veya anoksinin kapillar damarlarda yıkım oluşturması veya kapillar
hidrostatik basınç artışı sonucudur.
SEMPTOMLAR
Solunum derinliği artmış, baş ileri uzatılmış, burun
delikleri genişlemiş ve ağız açılarak nefes alınmaktadır.Ekspirasyonda inleme
sesi duyulur.Solunum hareketleri hızlanmıştır.
Abdominal ve torasik hareketler belirgindir.Ön ayaklar yana
açık ve dirsekler göğüsten uzak tutulur.Baş öne eğiktir.Akut anaflaksi ve
şiddetli ekzersizlerden sonra vücut ısısında yükselme de olabilir.Nabız
dakikada 100 ’ün üzerindedir.Nazal mukoza parlak kırmızı renkte, ilerlemiş
olgularda siyanotiktir.Ödem gelişince akciğerin ventralinden çıtırtı sesleri
alınır.İlerlemiş olgularda akciğerin dorsalinde anfizem de gelişebilir.Öksürük
genellikle vardır, yumuşak ve nemlidir.Havyan öksürürken fazla rahatsızlık
duymaz.Erken dönemlerde hafif veya orta derecede burun akıntısı vardır.Ödem
şiddetli ise ağızdan ve burundan bol miktarda köpüklü ve kan izleri taşıyan
akıntı gözlenir.Akciğer hiperamisi, akciğer ve kalpteki patolojik değişiklerin
erken belirtisidir.
Miyokardiyal astei veya alveol epitellerinde yıkım yoksa
konjesyon kendiliğinden çabuk iyileşir.Şiddetli pulmoner ödem daha şiddetlidir
ve geri dönüşümü zordur.Akciğer ödeminde ölüm asfeksi sonucudur.
NEKROPSİ
Akut akciğer hiperimisinde akciğerler koyu kırmızı renktedir
ve kesit yüzlerinden fazla miktarda venöz kan sızar.Histolojik kontrolde akciğer
kapillar damarları belirgin şekilde genişlemiş, bir miktar transudat ve kan
alveol içine geçmiştir.Akciğer ödeminde makroskobik bulgular akciğerlerde
şişkinlik elastikiyet kaybı, normalden daha soluk bir renk ve kesit yüzünden
fazla miktarda seröz sıvı sızmasıdır.Bronş ve trakeada bol köpüklü sıvı
gözlenir.Histolojik olarak sıvı paranşim ve alveollerde toplanmıştır.
TANI
Konjesiyon ve ödem tanısı güçtür.Genellikle pnömoni ile
karıştırılır.Pnömonide hipertemi ve bakteriyel toksemi gözlenir.Fakat viral nedenli
pnömonilerde de bulgular belirlenemez.
Antibiyotik sağaltımına yanıt vermesi bakteriyel
pnömonilerin önemli özelliklerindendir. Ancak alerjik konjesyon ve ödem
kendiliğinden iyileşebildiğinden kesin tanının çoğu olguda konulması güçtür. Bu
nedenle sağaltımın her iki durum da dikkate alınarak planlanması yararlıdır.
TEDAVİ
Primer neden belirlenir. Hayvanlar kuru, temiz ve ılık bir
yere alınır. Eksersiz yaptırılmaz. Akciğer ödemi anafilaksiye bağlı ise
adrenalin ve antihistaminik uygulamaları yapılır. Damarların permeabilite
artışını önlemek için kortikosteroidler uygulanır. Yavaş salgılanan sodyum-
meglofenat etkili olabilir. Asetilsalisilik asit akut intersitisyel
pnömonilerde etkilidir. Antihistaminik ve 5- hidroksitriptamin antagonistleri
sığırlarda eksperimental hipersensitivitede etkili bulunmuştur. Dispne şiddetli
ise i.v. atropin uygulanabilir. Pnömoni oluşumunu engellemek için antibiyotik
ve sulfonamidler kullanılır. Anoksinin giderilmesinde oksijen sağaltımı
gerekir. Bronşları genişletmek için aminofilin, akciğer ödemini gidermek için
diüretikler uygulanır. Hava yollarındaki köprülü içeriği gidermek için % 20’lik
etanol nebulizasyonu yapılır. Organik fosfor zehirlenmesi varsa atropin
enjeksiyonu yapılır.
5.2. AKCİĞER KANAMASI
Sığırlarda ender olsa da akciğer kanamasına rastlanmaktadır.
Kanamanın en önemli nedeni hastalarda buzağı iken kronik
pnömoniye bağlı olarak oluşan akciğer apselerinin yırtılmasıdır.Arteriyel
anevrizma veya embolik pnömoni gelişen sığırlarda akciğer damarlarının
yıkımlaşması kanamaya yol açar.Tekrarlanan kanamalarda, oskültasyonda anormal
akciğer sesleri duyulur, anemi ve çabuk ölüm gelişir.Travmatik
retikuloperitonitisi takiben gelişen metastatik akciğer enfeksiyonları da
akciğer kanamalarına neden olur.
Hastalık akut olarak başlar.Olayların çoğunda şiddetli
öksürük nöbetinden sonra ağız ve burundan açık renkli, köpüklü kanın geldiği
dikkati çeker.Yaşanan hayvanlarda pnömoni bulguları devam eder.
Otopside trakea ve bronşlarda bol miktarda kan
bulunur.Akciğerlerde geniş kaviteteler vardır.Rumen kan pıhtılarına rastlanır.
Kanamanın başlangıcında 250-500 kg canlı ağırlığa 1 mg
okzalik asit ve 80-150 mg K vitamini uygulanır.Adrenalin ve atropin
uygulamaları yararlı olabilir.Trmboembolizm sonucu gelişen kanamalarda kesim
önerilir.
5.3. AKCİĞER AMFİZEMİ
Akciğer alveollerinde fazla havanın toplanmasıdır.Alveol
duvarlarının yırtılmasına bağlı olarak meydana gelen genişlemeler sonucu
akciğer büyür.Havanın intersitisyel dokuya geçip geçmemesi önemli
değildir.Sığır akciğeri diğer türlere nazaran anfizem gelişmesine daha
yatgındır.
ETİYOLOJİ
Pulmoner anfizem genelde havanın alveoller içine
hapsedilmesine neden olan primer nedenler sonucu ortaya çıkar.Sığırlarda akut
intersitisyel pnömoni, parazitik pnömoni, akut anaflaksilerde gelişen pulmoner
ödem, RPT’de olduğu gibi yabancı batmanları, zehirli bitkiler ve pulmoner
apseler başlıca nedenlerdir.Toksemilerde alveol duvarının yapısı zayıflar ve
anfizem gelişir.Tüm türlerde bronkopnömonilerin sekunder sonucu olarak
oluşabilir.Akut kimyasal gazların ve zehirli gazların solunması bütün türlerde
anfizeme yol açabilir.
PATOGENEZ
Alveollerin aşırı genişlemesi ve akciğer paranşiminin
elastik dokusunun aşırı gerilmesi sonucu ortaya çıkar.Burada birinci teori
alveollerin civarındaki destekleyici dokunun yeteri kadar sağlam olamaması
sonucu öksürük esnasında alveol duvarının genişlemesidir.İkinci teori
bronşitiliyotis ve bronşiyal spazm hava yollarının daralmasına neden olur. Her
iki durumda da öksürük sırasında alveoller genişler ve hava alveol duvarının zayıflamış
bölgesinden intersitisyel dokuya geçer.Anfizem intersitisyel dokuya yayılmış
olur.Sonuçta konnektif dokuda genişlemeler sonucu alveoller basınç altında
kalır ve alveoller kollaps gelişir.Anfizem afelektazi ve ödem gibi diğer
lezyonlarla birlikte ise burada anfizemin konpenzasyon sonucu geliştiği
söylenebilir.Çünkü bu lezyonların bulunmadığı akciğer bölgelerinde aşırı
gerilme sonucu alveoler dilatasyon gelişir.
SEMPTOMLAR
Klinik olarak şiddetli ekspiratorik solunum güçlüğü,
ekspirasyonda inleme, solunum sayısında artış, egzersiz intolerans,
oskültasyonda çıtırlı raller ve şiddetli olaylarda mediastinum ve deri altına
kadar yayılan anfizem belirlenir.Perküsyonda açık üstü ses duyulur.
NEKROPSİ
Akciğerler solgun ve gerilmiştir, üzerinde Kosta izleri bulunur.İntersitisyel
anfizemda interalveolar septum hava ile gerilmiştir.Hava gerginliği, plöra,
mediastinum ve periyatal plöra altına kadar yayılabilir.Konjestif kalp
bozuklukları bulunur.Histopatolojik olarak çoğu olguda bronşiyolitis
belirlenir.
TANI
Klinik bulgular hastalıktan şüphe ettirir.Anfizem genelde
akciğer ödemi ile birlikte bulunur.Akciğerin ventral bölgesinde çıtırtı sesleri
duyulur.Bu durum pulmoner konjesyon veya ödemle karışır.Anfizemde ekspiratorik
solunum güçlüğü belirgindir.
TEDAVİ
Sağaltımı antihistaminikler, atropin, kortikosteroit ve
antibiyotik uygulamaları yapılır.Oksijen verilmesi yararlıdır.
5.4. AKCİĞER
ATELEKTAZİSİ VE KOLLAPSI
Atelektazi, doğum sonrası akciğerlerin yeterince
genişleyememesi; kollaps ise normal yapıdaki akciğerlerin herhangi bir nedenle
sönmesidir.Doğum sırasında sıvı aspire eden hayvanların akciğerlerinin
anteroventiraline sıvı dolar ve atelektazi gelişir.Bu bölgeler daha sonraki
aylarda pnömoni gelişimine predispozedir.İnsan yavrularında hyalin membran gelişimi
ile birlikte ortaya çıkan atelektazinin nedeni surfaktan eksikliğine
bağlanmaktadır.Bu durum yeni doğan buzağılarda da ortaya çıkarsa, nedeninin
surfaktan eksikliği olup olmadığı belirlenememiştir.Akciğer lobul veya
lobullerinin kollapsı bronşiyal obstruksiyonlarda veya bronşlar
etrafındaki sertleşmiş akciğer dokusu, apse, tümör, sıvı ve hava toplanması
gibi bronşları altına alan durumlarda kollaps meydana gelir.Sığır ve koyunlarda
yetersiz kolleteral ventilasyon nedeniyle kollaps sıkça ortaya çıkar.
5.5. NEONATAL ASFEKSİ
(Neonatal asphyxia)
Asfeksi dokularda oksijenizasyonun aksadığı durumlar da
ortaya çıkan multifaktoriyel bir hastalıktır.Genellikle gebelikte veya doğum
anında fötüse kısa veya uzun süreli olarak yeterince oksijen gitmemesi sonucu
ortaya çıkar. Doğumdan önce ortaya çıkan asfeksinin nedenleri güç doğum,
sezaryen operasyonu, plazentanın zamanından önce ayrılması, diğer plazental
sorunlar, göbek kordonu anormallikleri, ikiz gebelik, mekonyum aspirasynu,
gebelik süresinin aşılması ve annede gebelik dönemindeki
hastalıklardır.Neonatal dönemde asfeksinin nedenleri ise şiddetli kanamalara
bağlı, hipovolemi ve şok, şiddetli pnömoni, kardiyak malformasyon, pulmoner
hipertansiyon ve hava yolu tıkanmalıdır.
Neonatal asfeksinin patogenezinde akciğerlerdeki surfaktan
sisteminin gelişimini tamamlayamaması, akciğer alvoellerinde kapillar bariyerin
ince olması ve göğüs duvarınınyetersiz gelişimi etkili olmaktadır. Sürfaktan
fosfolipit yapısında bir maddedir ve memeli akciğerlerinde Tip II alveoler
pnömositlerde üretilip depo edilmektedir. Sürfaktan maddesi dinamik baskı
altında akciğerlerde yüzey gerilimini belirgin oranda azaltmaktadır.
Akciğerlerdeki pnömositlerin gelişememesinin yetersiz sürfaktan üretimine ve
böylece solunum stresine neden olduğu ileri sürülmüştür. Sürfaktan eksikliği
yanında akciğerin permealibite özelliklerinin değişmesi ileri derecede
yumuşak göğüs duvarı ve doğum öncesi yapılan ilaç uygulamaları da neonatal
asfeksiye yol açmaktadır. Yeni doğanlarda göğüs duvarı ve akciğerlerdeki
bu yapısal gelişme bozuklukları akciğerlerin uyumlu çalışmasını aksatır ve
akciğerlerde ekspirasyon sonu akciğer volümünün azalmasına ve bu da alveollerde
kollapsa neden olur. Böylece solunum yetersizliği ortaya çıkar. Akciğerlerdeki
kapillar damarların incelip geçirgenliğinin artması alveollerde proteinli
maddelerin birikmesine (hyalin membran) ve selüler bir örtünün oluşmasına neden
olur ve gaz değişim yüzeyi görevini yerine getirmaz. Dokularda patolojik
değişikliklerin gelişmesine hipoksiden çok işemenin önemi fazladır. Kan
dolaşımı normalleşmediği sürece işemenin neden olduğu laktik asit birikimi
hücrelerde laktik asidosize bağlı geri dönüşümü olmayan
bozukluklara yol açar. Asfeksi nöbetlerinin sonucu birçok sistem
etkilenir ve halsiz, deprese buzağılarda yeni bulgular ortaya çıkmasına neden
olur. Asfeksiye bağlı klinik bulgular saatler ve günler sonra ortaya çıkar.
Asfeksinin beyinde oluşturduğu bozukluk işemik, hipoksik
ensefalopatiye bağlı nekroz, ödem vehemorajidir. Bazı hayvanlarda sinirsel
belirtilerde ortaya çıkabilir. Hayvanların çoğu kas tonositesini kaybetmiştir
vekoma halinde yatar CNS fonksiyon bozukluğu gösteren asfeksili hayvanlarda
nöbetler kontrol altına alınır, hastanın kendi kendini yaralaması önlenir. Sıvı
sağaltımı aşırı sıvı yükleme, hipoglisemi veya hiperglisemi göz önünde
tutularak dikkate alınır. Dimethyl sulfoxide’in %10-20’lik solüsyonu
0.5-1 g/kg dozunda i.v. 1-2 saatte verilir. Hipoksemi ve asidozise karşı
pulmoner vazokonstriksüyon gelişir ve buna bağlı olarak persistent fetal sirkülasyon
adı verilen ductus arteriosus foramen ovalenin devreye girdiği fötal
sırkülasyon meydana gelir. Bu durum oksijen sağaltımıyla giderilemez.
Akciğerlerde kan akımının durması sonucu surfaktan üretimi
de durur. Asfeksiye bağlı olarak şekillenen hücre yıkımı da surfaktanın
fonksiyonunu aksatır vesonuçta atelektaziye predispozisyon meydana gelir.
Mekonyum aspirazyonu solunum fonksiyonunu aksatır. Ayrıca asfeksi durumunda
beyinde solunum fonksiyonunu idare eden merkezlerde meydana gelen aksamalar hipoventilasyona
neden olur. Hastalara intra nazal oksijen uygulaması pozitif basınç
ventilasyonunun yapılması gerekir. Teofilin ve doxopram gibi solunum
uyarıcılarının kullanımı yararlı olabilir.
Asfeksi süresince böbreklerde kan dolaşımı azalır ve akut
tubuler nekroz şekillenir. Oliguri ilk gözlenen bulgudur. Hastalara dopamine
(2-10 mcg/kg/dakika) veya dobutamine
(2-10 mcg/kg/dakika) kullanılır ve idrar çıkışı
izlenir.Oliguriyi düzeltmek için furosemid
(1 mg/kg ı.m. veya i.v. 12 saat ayarla) veya %20’lik mannitol
(0.25-1 g/kg i.v. 1-2)saatte verilir.
Asfeksi kalp kası kontraktilitesinde azalmaya, trikuspital
kapak yetmezliğine ve konjessif kalp yetmezliğine yol açar.
Sağaltımda hipoksemi, asidozis, hipoglisemi, kan basıncının yükseltilmesi ve
kanın kalpten çıkışının artırılması amaçlanır. Bu amaçla dopamine ve dobutamine
kullanılır.
Asfeksi esnasında bağırsaklarda kan dolaşımında meydana
gelen yavaşlama bağırsak mukozasının bütünlüğünü bozar ve bakterilerin aşırı
üremesi ve septik şoka yol açar. Bu hastalara damar içi besleme yapılması daha
uygundur. Süt çok az miktarda verilir ve her gün azar azar artırılır. Mide ve
bağırsaklarda gaz oluşumunu önlemek için metoclopramide
(0.25-0.3 mg/kg i.v. günde dört kez ) verilir. Ayrıca
antiülser ilaçlar (ranitidine, sucralfate) ve geniş spektrumlu antibiyotikler
kullanılır.
Asfeksili neonatal hayvanın hayata
döndürülmesi: Doğumu takiben hayvan 30 saniye baş aşağı sallanarak aspire
edilmiş sıvı dışarıya alınmaya çalışılır. Mümkünse trakeadan emme yapılırsa da
bu uygulama vagal bradikardiye yol açtığından uzun süreli yapılmaz. Bacakların
ovulması somatik respiratorik refleksi uyarır. Hayvanın vücudunun sıcaklığı
artırılması çok önemlidir. Zayıf doğanlarda solunum hareketlerini
kuvvetlendirmek için pozitif basınç ventilasyonu uygulanır. Larenkosgop veya
endo trakeal tüp uygulanabilirse buzağılara %100oksijen verilmesi yararlı olur.
Veya özefagusa beslenme sondası uygulanıp pozitif basınç ventilasyonu
yapılır. Bu amaçla hayvan sağ tarafına yatırılır vetüp özefagusa uygulanır. Tüp
boynun üçte birine kadar ilerletilince bir elle tüpün distal ucuna baskı
yapılır. Bu sırada burun delikleri ve ağız da kapatılır. Operatör sondanın
ucundan üfürür, burun ve ağızdan havanın kaçmadığına emin olunduğunda hava
akciğere gitmiş demektir. Solunumu uyarmak için doxopram hydrochloride
uygulanır. Sık kullanıldığında konvülziyona ve oksijen gereksinimin artmasına
neden olur. Solunumu desteklemek için analeptikler kullanılmaz. Kalp durması
şekillendiğinde pozitif basınç ventilasyonu ile birlikte kalp masajı uygulanır.
Bunun için kuzu ve oğlaklarda dirsek eklemi arkasından kalp iki parmakla el
ayası arasında sıkıştırılır.
Buzağılar yan taraflarına yatırılır, dirsek ekleminin
arkasından toraksın ventraline kum yastığı konularak el ayası ile göğüs kafesi
üzerine kum torbasına doğru basınç uygulanır.Masajın etkisi kalp atışları
izlenerek ve mukoza rengi dikkate alınarak değerlendirilir.Asistol varsa veya
nabız dakikada 60’ın altında kalıyorsa adrenalin ( 0.02 mg/kg i.v.veya
intratrekeal ) uygulanır.Adrenalin yüksek dozları zararlıdır.Acil durumda
trakea içi lidocain veya atropin uygulanır.Trakea içi verilen ilaçlar biraz
sulandırılıp mümkün olduğunca trakeyobronşitiyal bölgenin distaline
ulaştırılmaya çalışılır.Bu arada hastalarda ılık laktatlı ringer solüsyonu
20-40 ml/kg dozunda uygulanır.Sodyum bikarbonat ventilasyonu ve
akciğerlerde kan dolaşımının normal olduğu ve diğer uygulamaların başarısız
olduğu durumlarda 1-2 mEg/kg dozunda i.v. uygulanır.Canlandırma sonrası
postişemik sebral ödeme karşı kortikosteroidler kullanılır.Hastada kapillar
dolgunluk az veya yok, nabız alınmıyor, ekstremiteler soğuk, taşikardi ve
oliguri varsa dopamine 2-10 mg/kg/dakika dozunda i.v. uygulanır.Hastalar göğüs
üstü oturtulup burundan oksijen uygulanarak kanın oksijen doyumu
artırılır.Vücut ısısı düşse ısıtıcı ile ısıtılır.Yaşamın ilk 24 saatinde vücut
ağırlığının % 15’i kadar kolestrum içirilir.Yutkunma refleksi yerinde değilse
tüple beslenir.Bu tür buzağılarda immunglobin absorbsiyonu eksik olduğundan
hastalara pasif immunglobilin transferi yapılır.Plazma immunglobin düzeyi 400
mg/dl’den düşükse plazma verilir.
5.6. PNÖMONİ
(Pneumonia)
Akciğerlerin yangısıdır.Çoğunlukla bronşlarda yangıya
katılır.Hastalık sıklıkla plevraya yayılabilir.Pnömoni kliniklerde respiratorik
hastalık kompleksi, shipping fever, enzootik pnömoni, progressif pnömoni ve
atipik pnömoni olarak isimlendirilen solunum sistemi hastalıklarında
belirlenir.İmmünite gelişiminin zayıf olması, aşılamanın etkili şekilde
kullanılmayışı ve hastalarda yoğun şekilde antibiyotik kullanılması nedeniyle
ekonomik olarak önemli bir hastalıktır.Sağaltıma yanıtın iyi olmasına karşın
hastalardaki verim düşüklüğü diğer ekonomik bir zarardır.
ETİYOLOJİ
Bir çok faktörün rol aldığı hastalıktır.Hastalığın klinik
belirtilerinin ortaya çıkmasında ve şiddetinde bakım ile çevre şartlarının
önemi fazladır.Parainfluenza 3, İnfectious bovne rhinotrachaitis virüs ve
Respiratory syncitial virüs tek başlarına sadece hafif derecede veya
subklinik pnömoniye yol açar.Bu etkenler mukosiliyer transport sistemini inhibe
ederek ve alveolar makrofajların fonksiyonlarını deprese ederek akciğerlerde
Pasteurella haemolytica ve P.multocida gibi bakterilerin sekunder enfeksiyonuna
fırsat sağlar.Akciğerlerdeki patalojik değişikliklerin çoğundan bakteriler
sorumludur.Pnömonide mantarlar, akciğer nematodları, fiziksel ve kimyasal
ajanlarda rol oynamaktadır.
EPİDEMİYOLOJİ
Sığırlarda, shipping fever bir yaş civarındaki tek yönlü
beslenenlerde Pasteurella heamolytica ve P. multocida tarafından oluşturulur.Buzağıların
enzootik pnömonisinde Parainfluenza 3, Adenovirüs, Rhinovirüs, Bovine
respiratoric syncitial virüs, Reovirüs, İnfectious bovine rhinotracheitis
virüs, Chlamydia spp., Mycoplasma spp., Pasteurella spp., Actinomyses pyogenes
ve Streptocossus spp., etkilidir.Viral intersitisyel pnömoniler yeni sütten
kesilmiş buzağılarda Bovine respiratoric syncitial virüs tarafından
oluşturulur, hastalık bir yaşındaki sığırlarda görülür.Contagious bovine
pleurapneumonia, Mycoplasma mycoides tarafından oluşturulur.Akut ve kronik
intersitisyel pnömoni akciğer parazitlerinin ve Klebsiella spp.’nin neden
olduğu pnömoniler buzağılarda ve yavru ile temas eden annelerde ortaya
çıkar.Ayrıca Mycobacterim bovis, Fusobacterium necrophorum ve hemophilus somnus
buzağılarda pnömoniye yol açar.
Koyun ve keçilerde pnömonik pastörellozis, yeni doğan
kuzularda Streptocossus spp. ve Salmonella spp. tarafından oluşturulan
pnömoniler, Micoplasma spp. ve Chlamydia spp. ve çeşitli virüslerin neden
olduğu pnömoniler, şiddetli intersitisyel pnömoni Meadi ve Jaagsiek’te
gözlenir.
PATOGENEZ
Sığır akciğerleri fizyolojik ve anatomik özellikleri ile
pnömi oluşumuna yatkındır.Sığır akciğerlerinde gaz değişimi kapasitesi düşük
olduğundan bronş ve alveollerdeki oksijen miktarı azdır.Oksijen düzeyinin düşük
olması mukosiliyer ve alveolar makrofaj aktivitesinin azalmasına neden
olur.Solunan havanın oksijeninden daha fazla yararlanabilmek için solunum
sayısı yavaştır ve akciğerdeki hava çeşitli etkenlerle uzun süre temas
eder.Ayrıca akciğerler çok kompartımanlı olduğundan daralmalar daha kolay
meydana gelir.Sığır akciğerlerde makrofaj sayısı diğer türlere göre daha az ve
mukusta lizozim biyoaktivitesi düşük olduğundan enfeksiyonlara daha duyarlıdır.
Pnömoni solunan irkiltici gazlar veya aerosollar, aspire
edilen yabancı materyaller, aerojen virüs, bakteri, mantar ve metazoalar
tarafından oluşturulur.Etkenin hava yollarında tutulması, solunum sistemindeki
duyarlı yerlere yerleşmesi ve buralarda çoğalması enfeksiyonunun gelişmesi için
gereklidir.Nazofarengeyal veya trakeabronşiyal bölgelerde bulunan cilialar
mukusun farenkse taşınarak dışarı atılmasında veya yıkımlaşarak elimine
edilmesinde rol oynarlar.Mukus yapımı ve sekresyonundaki aksamalar ve
virüslerin mucociliar sisteminde oluşturduğu yıkımlaşıcı etki solunum sistemine
giren partiküllerin uzaklaştırılmasını güçleştirir.Mycoplasmalar
trakeabronşiyal temizleme işlevini bir yıl süreyle aksatırlar.Üst solunum
yollarına yerleşen virüsler mucociliar sisteminde bozukluğa yol açarlar ve
hastalar sekunder pnömonilere duyarlı hale gelirler.Öksürük, pnömonili
hastalarda enfeksiyonun bronşiyollere akciğerlerin distaline doğru
ilerlemesinde önemli rol oynar.Ayrıca Parainfluenza 3 ve Pasteurella
haemolytica akciğerlerdeki savunma sisteminin çalışmasını engelleyerek pnömoninin
başlamasına yol açar.
Akciğerlere giren etkenin pnömoni oluşturması etkenin
türüne, virüslerine ve giriş yoluna göre değişir.Bakteriler genellikle solunum
yoluyla girerler.Etken önce primer bronşitiyolitise neden olur, daha sonra
pulmoner paranşime yayılır ve akciğerlerde reaksiyon olarak fibrinöz karakterde
yangı meydana gelir.Pastörellozis ve sığırların bulaşıcı plörapnömonisi buna
örnektir.Fusobacterium necrophorus nekrotize lezyonlara neden olur.Akciğerlerde
bronşiyoller ve lenfatik kanallarla yayılır.Hematojen bakteriyel enfeksiyonda
akciğerlerde septik odaklar ve bunların birleşmesiyle apseler meydana
gelir.Pnömoni bu apselerin yırtılıp hava yollarına yayılmasıyla sekunder olarak
ortaya çıkar.Bakteriler pnömonilerde bakteriler veya nekrotik dokulardan köken
alan toksinler toksimiye ve yangısal eksudasyona bağlı yaş rallerin ortaya
çıkmasına yol açar.Virüsler genellikle inhalasyonla alınır ve primer
bronşiyolitise neden olur.Etken alveol epitelinde proliferasyona ve ödeme,
intersitisyal doku kalınlaşmasına ve alveoller etrafında lenfosit artışına yol
açar.Bakteriyel enfeksiyonda olduğu gibi yangısal reaksiyon ve toksemi
belirlenmez.Etken, kan yoluyla gelir ve enfeksiyon intersitisyumda başlarsa
pulmoner paranşim kalınlaşır, fakat bronşlar yangılanmaz.Bronşların
kalınlaşması nedeniyle akciğer bölgesinin oskültasyonunda bronş seslerinin
belirginleştiği dikkati çeker.
Plöritisin ortaya çıkması pnömoniye neden olan etkenden çok
lezyonun yayılması ile ilgilidir.Örneğin; akciğer apseleri plöraya yayılma
eğiliminde değilken, fibrinli pnömonilerde yangı plöraya da yayılır.
Pnömoni akciğerlerde meydana gelen patolojik değişikliğe
göre bronkopnömoni, fibrinli pnömoni ve intersiyisyel pnömoni olmak üzere üç
tipte gelişir.
Bronkopnömonide bronş ve bronşiyoller yangılar ve yangı
anterior akciğer lobunun paranşimine yayılır.Enzootik pnömoni bu tip
pnömonidir.Fibrinli pnömoni akciğerlerin anterior ventral lobunda gelişen lobar
pnömoni olup hava yollarında, loblar arasında ve plevra üzerinde fibrin ve
eksudat birikimi ile karakterizedir.Pastörellozis veya shipping feverda bu tip
pnömoni görülür.İntersitisyel pnömoni akciğerlerde üniforma olarak ortaya
çıkar.Alveol duvarları genişlemiştir, hücrelerinde hipertrofi ve yıkımlanma
vardır.
SEMPTOMLAR
Hastalığın akut döneminde hızlı ve yüzlek solunum ilk ve
erken semptomdur.Dispne akciğer dokusunun büyük kısmının etkilenmesiyle ortaya
çıkar.Dispne hastaların çoğunda inspiratorik bazen ekspiratorik
karakterdedir.Ağzı açık solunum, başın ileri uzatılması, burun deliklerinin
genişletilmesi ve dirseklerin vücuttan uzak tutulması her iki akciğerde ciddi
enfeksiyonun varlığını gösterir.Akciğerlerin gaz değişim alanı daraldığında
mukoza ve konjuktivalarda siyanoz belirlenir.Hastalığın akut döneminde
bronşlardaki sıvı birikimime bağlı olarak genellikle iki taraflı mukoprulent
burun akıntısı, yaş, produktif ve ağrılı öksürük belirlenir.Kronik dönemde
burun akıntısı görülmeyebilir ve kuru öksürük vardır.Akciğerlerde hipereminin
oluştuğu erken dönemde ve intersitisyel pnömonide nöbet şeklinde ortaya çıkan
sık ve kuru öksürük vardır.Vücut sıcaklığı akut pnömonide 40-41 dereceye
yükselir.
Antibiyotik sağaltımı başlatıldıktan sonra vücut derecesinin
geçici sürelerde de olsa düşmemesi viral intersitisyel pnömoni veya kullanılan
antibiyotiğin etkili olmadığını gösterir. Hastalarda bir hafta süreyle 39-40
derece arasında seyreden vücut sıcaklığı akciğerlerdeki lezyonun tam elimine
edilemediğini ve akciğerlerde kalıcı değişikliklerin oluştuğunu gösterir. Göğüs
kafesinde ağrı, yüzlek solunum ve hareket etme isteksizliği bulunan pnömonili
hastalarda plöritis düşünülmelidir. Akciğerlerin oskültasyonunda belirgin
bronşiyal seslerin duyulması akciğer dokusunun kalınlaştığını, çıtırtı sesi
duyulduğunda akciğerlerde ödem sıvısı veya hareketli eksudat bulunduğunu
gösterir. İnspirasyon ve ekspirasyonda akciğer sahasının ventral üçte birinde
sürtünme sesinin duyulması plöritise işaret eder. Sürtünme sesinin daha sonra
kaybolması pelvral yapışmanın meydana geldiğini veya plöral yüzeylerin sıvı
veya eksudatla ayrıldığı anlamına gelir. Kronik pnömonide hastalar deprese,
iştahsız, zayıflamış, kıllar kaba ve karışık görünümdedir. Hızlı, yüzlek ve
sıkıntılı solunum vardır. Ekspirasyon esnasında inleme ve arasıra öksürük
belirlenir. Vücut sıcaklığı hafif ve yüksek veya normaldir.
TANI VE AYIRICI TANI
Solunum hareketleri, diğer klinik bulgular izlenerek ve
akciğerlerin oskültasyonu yapılarak solunum sistemi hastalığından şüphelenilir.
Koyun ve keçilerde göğüs kafesinin radyografik kontrolünde akciğerlerdeki
sertleşme ve akciğer apseleri belirlenebilir. Etken izalasyonu için trans
trakeal aspirasyon veya bronkoalveolar lavaj sıvısının mikrobiyolojik kontrolü
gerekir. Akut ateşli dönemde veya iyileşme döneminde serumda serolojik testler
yapılarak viral hastalıkların tanısı konulabilir. Bakteriyel enfeksiyonun ilk
24 saati içinde çubuk çekirdekli nötrofillerde ve kan fibrinojen düzeyinde
artış belirlenir. Viral pnömonilerin akut döneminde lökopeni ve nötropeni
belirlenir. Radyografik muayenede apse alanları, fibrozis, atelektazi, bronş ve
bronşiyollerde daralma, akciğer dokusunda artış ve amfizem belirlenir.
Pnömoni tanısı konulurken akciğer seslerinin pnömoni dışında
bazı hastalıklarda da belirginleşebileceği, dispnenin üst solunum yolu
hastalıklarında ve karın içi basıncının arttığı durumlarda da ortaya
çıkabileceği dikkate alınmalıdır. Konjestif kalp yetmezliği, aneminin son
dönemi, bazı zehirli maddelerle zehirlenmeler, hipertermi ve asidoziste polipne
ve dispne septomları belirlenir. Bu hastalarda pnömoniden farklı olarak anormal
akciğer sesleri duyulmaz. Pulmoner kojesyon, arter embolizmi ve amfizem
yanlışlıkla pnömoni olarak isimlendirilebilir. Plöritiste yüzlek ve abdominal
solunum vardır. İçerde toplanan sıvı azsa oskültasyonda sürtünme sesi duyulur.
Sıvı birikimi fazala ise perküsyonda yere paralel bir hatta mat ses belirlenir.
Fibrinli pnömoninin neden olduğu akciğer dokusundaki artışa bazı bitki
zehirlenmelerinde de rastlanır. Pnömotoraksta inspiratorik dispne vardır. Hasta
tarftan solunum sesi alınamaz. Sağlıklı tarafta solunum sesleri
belirginleşmiştir. Kalp sesleri de belirginleşmiştir. Üst solunum yolları ile
ilgili bozukluklarda değişik derecelerde inspiratorik solunumgüçlüğü
belirlenir. Larengitis ve trakeyitiste öksürük bulgusu pnömoniye nazaran daha şiddetlidir,
sıktır ve palpasyonla daha kolay ortaya konulabilir.
NEKROPSİ
Pnömonilerin çoğu iki taraflıdır. Anterior bronşla
ilişkili olduğundan ilk önce sağ apikal lop hastalanır. Lezyonlar
kraniyal, orta ve caudal akciğer loplarının anterior ventral kısımlarında
bulunur. Lezyonlar koyu kırmızı – gri veya kırmızı – siyah renktedir. Hasta
dokular sert ve ağırdır ve çoğunlukla plöral yüzeyleri fibrin kitlesi ile
kaplıdır. Aşırı ödem nedeniyle loplar arası konnektif doku genişletilmiştir.
Kesit yüzeylerinde ödem ve kanama, paranşimde küçük düzensiz şekilli, solgun
renkte koagülasyon bölgeleri gözlenir. Akciğerlerin diğer kısımlarında amfizem
belirlenir. Kronik pnömonili hastalarda bronşiyollerin tıkandığı doku kısımları
kollabe olmuştur. Bu bölgeler koyu kırmızı renktedir ve ağırdır. Yüzeyi sağlam
dokulardan daha aşağıdadır. Plöral eksudat gelişmişse plöral yapışmalar,
piyojenik organizmalar rol oynuyorsa apse odakları dikkati çeker. Pnömoni ve
kollaps alanı dışındaki kısımlarda amfizematöz bölgelere rastlanır. İntersitisyel
pnömoni her iki tarafta görülür. Akciğerler kollabe olmamış, genişlemiş ve
serttir. Çoğunlukla kaudal loplar etkilenmiştir. Kesit yüzeylerinde plöral
kalınlaşma ve ödem belirlenir. Loplar arasında pleura altında, konnektif dokuda
ve lenf damarlarında amfizem saptanır.
TEDAVİ VE KORUMA
Pnömonili hastaların sağaltımında ilk uygulama antibiyotik
kullanılmasıdır. Pasteurella spp. geniş spektrumlu antibiyotiklere ve
sulfonamidlere duyarlıdır. Sağaltımda önemli sorun hastalarda antibiyotiklere
karşı direnç gelişmesidir. Antibiyotikler minimum 3 gün, cevap alınmayan
hastalarda ise daha uzun süre kullanılmalıdır. Salgın şeklinde ortaya çıkan
pnömonilerde antibiyotikler suya veya gıdaya karıştırılarak verilir. Hastalık
birkaç hayvanda ortaya çıkarsa uygulama i.m. veya oral yapılabilir.
Pnömonilerde önerilen başlıca antibiyotikler; procain, penisilin G,
benzathinepenisilin G, ampicillin trihydrate, oxytedracycline hydrochloride,
tetracycline hydrochloride, dihydrostreptomycin sulfate, erythromycin,
amoxicillin trihydrate, ceftiofur sodium, tylosin, florfenikol ve
tilmicosindir (Tilmicosin keçilerde kullanılmamalıdır). (hoca makrolid grubu
antibiyotiklere dikkat çekti,özellikle mikoplasma sağaltımında)Ayrıca
gentamicin, neomycin, spectinomycin ve trimethoprim-sulfada kullanılabilir.
Mycplasma spp. ye karşı tetracycline hydrocloride, tylosin, erythromycin
ve tilmicocin (son üçü makrolid)gibi antibiyotikler tercih edilmelidir.Hayvanın
kesim günü dikkate alınarak antibiyotiklerin kullanım dozu, kullanılacağı yol
ve kullanımının durdurulacağı zamana karar verilmelidir. Bireysel ve sürü
sağaltımlarında oral veya parenteral kullanılan sulfonamidler
sulfabromomethazine, sufachloropridiazine, sulfadimethoxine ve
sulfamethazinedir. Uzun etkili sulfonamidler birkez kullanılmaları
nedeniyle kullanışlı iseler de şiddetli hastalarda sağaltım için yeterli
olmayabilir. Antibiyotiklerin pnömoni sağaltımında etkisiz kalmasının nedeni
bakterilerde oluşan direnç değil, hastalığın sağaltımına erken başlanamayış,
geri dönüşümü olmayan patolojik değişikliklerin meydana gelmesi veya daha önce
yapılan yetersiz sağaltım uygulamalarıdır.
Hastaların bulunduğu yerdeki çevre şartları düzeltilir.bu
amaçla hastalar tozsuz, temiz ve havalandırması olan bir yere alınır, altlarına
kuru altlık serilir ve önlerine temiz su konulur.
Şiddetli hastalık belirtisi gösterenlerde kısa sürelerle
oksijen maskesi kullanılır. Solunum uyarıcısı olarak içinde %5-10 CO2 bulunan
oksijen, picrotoksin, nikhetamit, amfetamin meleat, leptazol ve cafein
kullanılabilir.
Ekspektoranlar sık olarak kullanılır. Ağrılı öksürüğü
olanlara sekresyon çok kalın değilse amonyum clorür ve potasyum iyodür, öksürük
yumuşaksa ve bronşiyal eksudat çoksa biyosolven gibi stimülan ekspekteronlar
tercih edilmelidir. Öksürük çok güçse ve eksudasyon miktarı azsa (kuru ağrılı
öksürük ) hastalara morfin, codein, heroin ve bellodone kullanılır.
Bronkodilatör olarak hastalarda aminofilin ve teofilin, akut hastalarda
epinefrin ve isoproteronol gibi kısa etkili sempatomimetikler, celenbuterol gibi
beta-2 adrenerjik resptör seçiciler kullanılabilir. Kortikosteroidler
pnömoninin akut döneminde kullanıldığında ateş düşer ve iştah artar fakat daha
sonra hastalığın tekrar etmesine ve seyrinin daha uzun sürmesine yol açar.
Hastada solunum güçlüğü varsa giderilmeli, gerekirse trakeatomi yapılmalıdır.
Hastalarda non steroidal antienflamatorik ilaçlar da (flunixin meglumine ve
ketoprofen) kullanılabilir. Akciğer ödemi gelişmişse diüretikler verilebilir.
Su içmiyorsa ve akciğer ödemi yoksa parenteral sıvı uygulamaları yapılabilir.
.(hoca’ya göre strateji:1-antibiyotik(yukarıda yazılı olanlar) 2-NSİİD
(meloksikam,f.megluvin,ketoprofen,diklofenak-Na…)3-bronkodilatatörler
(teofilin,aminofilin…) 4-expektoranlar(amonyum korür, selde karlsbad…) 5-
vitaminler (c-vit)) ayrıca son moda antibiyotikler draxxsin(tulathromisin
),nuflor(florfenikol),3. Kuşak sefalosporinler (seftipur vb),
enroflaksasin,danoflaksasin… gibilerinden bahsetti.
KORUNMA
Akut salgınlarda hastalar sürüden ayrı tutulur. Hastalarla
bir arada olanlarda erken tanı koyabilmek için hergün vücut sıcaklıkları
belirlenir. Hastalığın her yıl görüldüğü yetiştiriciliklerde hastalığın çıktığı
dönemden önce yeme chlortedracycline katılması morbidite ve mortaliteyi
düşürür. Viral hastalıklara karşı hazırlanmış aşıların kullanılması yararlı
olur. P. multocida veya P. haemolytica ya karşı hazırlanmış aşıların etkisi
şüphelidir. Bu amaçla modifiye canlı aşıların kullanımının kısmen yararlı
olduğu belirlenmiştir
Pnömoninin Klinik
Sınflandırılması
Pnömoniler klinik olarak bronkopnömoni, metastatik pnömoni
ve intersitisyel pnömoni olarak değerlendirilir. Ayrıca bunlardan farklı olarak
aspirasyon pnömonisi de görülmektedir.
5.6.1. BRONKOPNÖMONİ
(Bronchopneumonia)
Bronkopnömonide mikroorganizmalar akciğerlere trakea ve
bronşlar yolu ile ulaşır. Klinik olarak depresyon, ateş, mukoz membranlarda
hiperemi, skleral damarlarda dolgunluk, akciğerlerin antero ventral
kısımlarında anormal akciğer sesleri ve lezyonlar belirlenir. Bronkopnömoniler
sığırlardaki respiratorik hastalık kompleksi hastalıkların bir sonucu olarak
ortaya çıkar ve hastalıklarda viral nedenler önemli yer tutar.
5.6.2. METASTATİK
PNÖMONİ (Metastatic pneumonia)
Metastatik pnömoni vücudun değişik kısımlarından köken alır
(karaciğer apseleri, postkaval trobus) trombusların akciğerlerde neden olduğu
septik embolilerdir. Klinik olarak bronkopnömoniye benzerse de pulmoner
lezyonlar ve anormal akciğer seslerinin daha geniş alanda duyulmasıyla ayırt
edilir ve hastalarda son dönemde akciğer kanamasıda gelişir.
Vena Cava
Trombozis’ine Bağlı Metastatik Pnömoni
Akciğerlerde oluşan multifokal apseler ve pulmoner
arterlerin septik tromboembolizmi ile karakterize bir hastalıktır. Rumenitisle
ilişkisinden dolayı besiye alınan sığırlarda sık görülür.
ETİYOLOJİ
Akciğerlerdeki septik emboliler çoğunlukla kaudal vena
cavanın bazen de kranial vena cavanın septik tromboembolisinden
kaynaklanır. Lezyonlardan Fusobacterium nekrophorum, Actinomyces pyogenes,
Staphylococcus spp. ve E. coli izole edilmektedir.
PATOGENEZ
Vena cava trombizimleri, jugular phlebitis, mastitis,
metritis, foot rot veya sıklıkla rumenitise bağlı karaciğer apselerinden
kaynaklanır. Trombustan ayrılan parçalar pulmoner aretrler yolu ile akciğerlere
ulaşıp septik emboliye yol açar. Büyük arterler tıkandığında akut kriz ve ölüm,
küçük arterler tıkandığında pulmoner arteriyel hipertansiyon gelişir. Arter
duvarları zayıfladığından anevrizmalar oluşur. Anevrizma yırtılmalarında
bronşlara kan akar ve hemoptizis veya akciğerin intersitisyel dokusunda
birikerek hematom oluşur. Hastalarda anemi gelişir. Öksürükle ağza gelen kanın
yutulmasıyla melena belirlenir. Öksürük ve hırıltı sesi havayollarındaki kan
pıhtıları, peribronşiyal anevrizma ve apselerden ileri gelir. Ağrı
anevrizma ve hematomların solunum hareketleri esnasında yapıştığı dokudan
ayrılması sonucudur.
SEMPTOMLAR
Bazı hayvanlar semptom görülmeden ölebilir. Hastaların
çoğunda respiratorik bozukluklar, ağırlık kaybı, nadiren de torasik ağrı
belirlenir. Klinik belirtiler akut solunum güçlüğünden kronik ağırlık kaybı ve
öksürük arasında değişir. Taşikardi ekspirasyonda inleme, taşipne, ekspiratorik
dispne ve inleme, öksürük, mukoz membranlarda solgunluk, epistaksis,
hemoptizis, oskültastonda kalp bölgesinde uğultu, akciğer bölgesinde hırıltı
duyulur, hematokrit değer düşer. Ayrıca bazen vücut sıcaklığında artış, derin
palpasyonda sternum ve intercostal bölgede ağrı, hepatomegali, subkutan
amfizem, burundan köpüklü akıntı, melena, Rumen hareketinde azalma, depresyon,
kuru dışkı çıkarma, ve süt üretiminde düşüş belirlenebilir. Kronik olgularda
cor pulmonale gelişir ve sağ kalp yetmezliğine ilişkili olarak jugular vende
genişleme ve gerdanda ödem ortaya çıkar. Hastaların çoğunda solunum sistemi ile
ilgili şikayetler görüldükten sonra ani olarak intrapulmoner kanama veya hemoptizis
şekillenir ve ölüm oluşur. Kaudal vena cava trombozisi hepatomegaliye ve buna
bağlı asitese yol açar. Hepatik apselerin kaudal venaya açılması yoğun emboliye
bağlı respiratorik güçlüğe ve ölüme yol açar.
TANI VE AYIRICI TANI
Hastalarda anemi, nötrofilik lökositozis ve sola kayma
belirlenir. Hiperglobulinemi vardır. Karaciğerin kronik pasif konjesyonu sonucu
bilirubin ve karaciğerden köken alan enzim düzeyleri yükselir. Radyografide
akciğer dansitesinde artış embolik infarktlar ve kollagen bölgeleri gösteren
küçük sınırlı dansite alanları dikkati çeker. Büyük sınırlı opasite alanları
hematomu, kaviteli nodüler apseyi gösterir. Sadece akut dispne semptomu
gösteren hayvanlarda ayırıcı tanı bakımından anafilaksi, hipersensitivite
pnömonisi, akciğer nematodiyazisi ve akut bronkopnömoni, düşünülmelidir. Sağ
kalp yetmezliği gelişen hastalarda ise ayırıcı tanı bakımından perikarditis,
lenfosarkom, kardiyomiyopati ve endokarditis dikkate alınmalıdır.
NEKROPSİ
Ciddi hemoptizisi olan hastaların tamamında posterior vena
cavanın karaciğer ve sağ atrium arasındaki bölgesinde trombus belirlenir.
Hastalarda karaciğer apsesi, karaciğerde lezyon ve hepatomegali vardır. Akciğer
büyüktür, kollabe olmamıştır ve serttir. Anevrizma bir akciğerde veya her
ikisinde görülür. Anevrizma sonucu oluşan hematom 3-10 cm çapındadır. Hava
yollarında büyük kan pıhtıları bulunur. Alveollerde aspire edilen kan
rumende yutulan pıhtıya rastlanır. Akciğerde suppuratif pnömoni ve
multiple apse alanlarına rastlanır.
TEDAVİ
Prognoz oldukça ciddidir, bu nedenle sağaltım nadiren
düşünülür.Değerli hayvanlara antibiyotikler ve destekleyici sağaltım
yapılır.Penisilin 22000 i.ü./kg, i.m., s.c. günde iki kez uygulanır.Uygulamaya
haftalarca hatta aylarca devam edilmelidir.Şiddetli dispne belirtisi gösterenlerde
furosemid 0.4-1.1mg/kg i.v., i.m., günde iki kez, flunix’in 0.5-1.1 mg/kg
i.m., i.v. günde 3 kez ve atropin 0.04 mg /kg s.c günde bir kez uygulanır.
KORUMA
Hayvanların yüksek enerjili rasyonlara yavaş yavaş adapte
edilmesi ve karaciğerde apse oluşumunun azalması için antibiyotik kullanılması
gerekir.
5.6.3. İNTERSİTİSYEL
PNÖMONİ (Interstitiel pneumonia )
İntersitisyel pnömoni genellikle toksin ve allergen
maddelerin inhalsyonu gibi noninfeksiyoz nedenler sonucu ortaya
çıkar.Hastalarda depresyon ve septik enfeksiyon belirtileri yoktur.Akciğer
bölgesinde anormal akciğer sesleri ve lezyonlar daha yaygındır.
Antibiyotik sağaltımına yanıt alınamaz.
Ruminantlarda intersitisyel pnömoninin görüldüğü dört
hastalık grubu bulunmaktadır. Bunlar; akut respiratorik distres sendromu,
hipersensitivite pnömonisi, kronik intesitisyel pnömoni, kronik intersitisyel
pnömoni ve paraziter bronkopnömonidir.
5.6.3.1. AKUT
RESPİRATORY DİSTRESS SENNDROMU
Klinik olarak ani başlayan dispne ile akciğerlerde konjesyon
ve ödem, hiyalin membran oluşumu, alveoler epiteliyal hiperplaziye ve
intersitisyel amfizemin meydana geldiği hastalık tablosudur. Mera
sığırlarının akut akciğer ödemi ve amfizemi tatlı patates zehirlenmesi, çeşitli
toksik gazların ve duman solunması durumlarında ortaya çıkar.
à)Mera Sığırlarının
Akut Akciğer Ödemi ve Amfizemi
Hastalık atipik intersitisyel pnömoni ve fog
fever olarak da bilinir. Akciğer ödemi, alveoler epitelyal hiperplazi,
hyalin membran oluşumu ve amfizem gelişmesi ile karakterizedir.
ETİYOLOJİ
İki yaşın üstündeki ergin sığırların kuru
otlaklardan bol yeşilli çayırlara ani olarak nakledilmesi sonucu taze ve
sulu otlaklardaki L-triptofanın pnömotoksik etkili 3- metil indol (3MI)
maddesine dönüşmesi ile oluşur.
EPİDEMİYOLOJİ
Hastalık besleme ve yetiştirme uygulamaları ile
bağlantılıdır. Kurak yaz sonrasındaki yağmur mevsiminde otların boy attığı
dönemlerde oluşur. Merada bulunan otların çeşidinden çok uzun taze sulu
otların bulunması önemlidir. Hastalık yonca, kolza, lahanagiller, şalgam yaprağı
gibi bitkilerin bulunduğu meralarda otlayanlarda bildirilmiştir. Hastalık ani
mera değişikliği yapılan erişkin damızlık sığırlarda sıkça görülür, ırk
duyarlılığı yoktur. Sürülerde genellikle salgınlar şeklinde ortaya çıkmasına
karşın hastalığın ortaya çıkmasında bireysel duyarlılığında önemi vardır.
Hastalık riski buzağılarda yoktur. Danalarda ise erişkinlerden daha zadır.
Morbidite %50, mortalite %30’a ulaşabilir.
PATOGENEZ
Bol otlu çayırlardaki L-triftofan Rumen mikroorganizmaları
tarafından indol asetik asit ve 3MI’e çevrilir. Bu madde süratle rumenden kana
geçerek akciğerlerde siliumsuz bronşiyoler epitel hücreleri ve tip I
pnömositlerde glutasyon ile konjuge edilir ve detoksifiye olur. Ancak 3MI’nın
miktarı çok fazla olduğunda detoksifikasyonu için gerekli olan glutasyon
konjugasyonu yetersiz kalır ve meydana gelen ara ürünler hücre içinde
proteinler ve diğer makromoleküllere bağlanarak hücrede yıkım meydana getirir
ve ödeme yol açar. Sonuçta hiyalin membran oluşumu, pnömosit proliferasyonu
(adenomatozis) ve amfizem gelişir.
SEMPTOMLAR
Hastalık belirtileri mera değişikliğini izleyen iki hafta
içinde ortaya çıkar. Şiddetli olaylarda hayvanlarda ani şiddetli dispne,
gürültülü ekspirasyon, ağızda köpürme ve ağzı açık solunum, taşipne, vücüt
sıcaklığında yükselme ve taşikardi vardır. Hayvan ayakta durur, baş ve boyun
gergin pozisyondadır. Burun delikleri genişlemiştir. Akciğerlerin
oskültasyonunda solunum sesleri hafiftir. Az miktarda çıtırtılı raller
duyulabilir. Deri altı amfizemi gelişebilir. Hafif egzersizde dispne
şiddetlenir ve hayvan ölebilir. Şiddetli hastaların %30 kadarı iki gün içinde
ölür. Yaşayanlar üçüncü günden itibaren iyileşmeye başlar. Tekrarlayan
olaylarda yoğun akciğer fibrozisi ve alveolitis gelişir.
TANI VE AYIRICI TANI
Anamnezde mera deşikliği yapıldığının
öğrenilmesi, hastalarda öksürüğün olmaması ve birçok ergin sığırda ani
olarak ortaya çıkması tanı koydurucu özelliktedir. Ayırıcı tanıda bazı bitki
zehirlenmeleri ve paraziter bronkopnömoni dikkate alınmalıdır.
NEKROPSİ
Trakea, larenks ve bronşlarda ekimotik veya peteşiyel
kanamalar, hava yollarında köpüklü sıvı toplanmaları vardır. Mukozada
konjesyon, ödem ve hiyalin membran oluşumu, kraniyal akciğer loplarına koyu
kırmızıdan mora kadar renk değişimi belirlenir. Akciğerin kesit yüzü düz
ve parlak görünümdedir. İntersitisyel amfizem ve sarı jelatinöz
interlobuler ödem vardır. Histopatolojik incelemelerde alveollerde
ve alveol duvarlarında eozinofilik hiyalin membran oluşumu ile epitellerde
proliferasyon ve ödem belirlenir.
TEDAVİ
Hayvanları ürkütüp dispneyi şiddetlendirmemek gerekir.
Hastalar sadece kesime gönderilme ve gölgeye alınmak amacıyla dikkatlice
hareket ettirilebilir. Bazı araştırıcılar hayvanların meradan
dikkatlice uzaklaştırılmasını önermektedirler. Etkilenen hayvanları yakalamaya
çalışmak çok tehlikelidir. Dikkatlice tutulabilirse 0.4-1.0 mg/kg i.m.
veya i.v. günde iki kez furosemid ve0.5-1.1 mg/kg i.m. veya i.v. günde ikikez
flunixin meglumin verilebilir. Ayrıca antihistaminikler (chlorpheniramine
meleate 7.5 mg/50kg, mepyramine meleate 0.25 mg/kg), kortikosteroidler,
epinefrin, atropin ve dietylcarbamazine uygulamaları semptomların hafiflemesine
yarayabilir. Ölümlerin çoğu ilk iki günde oluşur. Şiddetli etkilenmiş olanlarda
kronik amfizem ve kor pulmonaleye bağlı kalp yetmezlikleri
şekillenebilir. Hafif ve orta şiddette etkilenmiş hayvanlar 3-10 günde belirgin
bir düzelme gösterebilir. (hoca ya göre: 1-kortkosteroidler 2-furosemid 3-
nsiids’ 4- antihistaminik 5-atropin 6- adrenalin)
KORUNMA
Hastalıktan korunma için hayvanlar ilk kez meraya
çıkarılacağında önce barınakta kuru otla beslenir ve merada sadece 2 saat
tutulur. Daha sonraki günlerde kuru ot miktarı azaltılarak merada kalma
süreleri arttırılır. Sığırlar taze bol otlu meraya çıkarılmaz, meradaki otlar
düzenli olarak biçilir. Sığırlar ancak biçim sonrası meraya bırakılır. Riskli
çayırlara 15 aylıktan genç sığırlar, koyunlar veya diğer çiftlik hayvanları
salınır. Monensin veya lasalocid hayvan başına oral 200 mg verildiğinde
triptofanın 3MI’e dönüşümü azalmaktadır. Monensin tedavisi mera değişikliğinden
enaz birgün önce başlamalı ve 10 gün devam etmelidir. Lasalocid uygulamasına
ise 6 gün önce başlanmalıdır. Klinik semptomlar açığa çıktıktan sonra bu
maddelerin kullanılması yararsızdır.
b)Tatlı Patates
Zehirlenmesi
Tatlı patatesler üzerindeki mantarların ürettiği
furanoterpenoid toksininin neden olduğu akut respiratorik sendromdur.Boşulmuş
tatlı patates ile beslenen sığırlarda görülür.Annesini emen yavruları
etkilenmez.
PATOGENEZ
Patates üzerinde üreyen mantarların oluşturduğu hepatotoksik
özellikteki 4- hydroxymyoprone maddesi mantarlar tarafından pnömotoksik
özellikte olan 4- ipomeanol’e çevrilir.Ağızda alınan bu madde kanla akciğerlere
geldiğinde reaktif bir metabolite çevrilir.Bu madde hücrelerde yıkım, ödem,
hemoraji, nekroz, hyalin membran oluşumu, epitellerde proliferasyon ve sekunder
anfizeme neden olur.
SEMPTOMLAR
Klinik bulgular gıdayı yedikten bir sonra ortaya çıkar.Akut
taşipne, taşikardi ve dispne şeklinde başlar.Ekspirasyon anında inleme sesi
duyulur.Baş ve boyun ileri uzatılmıştır, burun delikleri genişlemiştir.Ağızda
köpük ve öksürük belirlenir.Oskültasyonda akciğerlerde çıtırtı ve yaş raller
duyulur. Ölüm klinik bulguların görülmesinden sonraki 1-4 gün içinde
meydana gelir.
AYIRICI TANI
Ayırıcı tanı açısından mera sığırlarının akut akciğer ödemi
ve anfizemi dikkate alınmalıdır.
NEKROPSİ
Akciğerler kollabe olmamıştır, nemli, sert ve
genişlemiştir.Üzerinde kanamalar, sarı renkli jelatinimsi ödem sıvısı
birikintisi ve anfizem dikkati çeker.Akciğer lobülleri koyu kırmızı renktedir.
TEDAVİ
Hayvanlar çok dikkatli olarak yakalanır ve günde iki kez 0.4
mg/kg – 1.0 mg/kg dozlarında i.m. veya i.v. furosemit, günde bir iki kez 0.5 –
1.1mg/kg dozlarında flunixin meglumine i.m. veya i.v.
uygulanır. (işetici+NSİİD)
c)Toksik Gazlar
En önemli toksik gazlar hayvan artıklarının
dekompozisyonundan ortaya çıkan amonyak ve hidrojen sulfit, karbonlu ürünlerin
iyi yanmamasından kaynaklanan karbonmonoksit, suni gübrelerden gelen gaz
amonyak ve metandır.Bu toksik gazlar özellikle atıkların bir yerde toplanması
sonrasında ortaya çıkar.Diğer toksik gazlardan nitrojen dioksit silolarda,
karbonmonoksit makine egzozlarından ve ısıtıcılardan, çinko oksit barınaktaki
galvanize materyalin kaynak yapılması sırasında, chlorid, formaldehit,
insektisit ve diğer dumanlar, ziraatte kullanılan kimyasal maddeler ve
temizleyiciler ve yakılan cisimlerden çıkan dumanlardan kaynaklanır.Çoğu
olgularda gazın konsantrasyonu toksik dozun altındadır.Kışın kapalı
barınaklarda gazın havadaki konsantrasyonu artar.Kronik küçük dozlar
hayvanlarda hastalıklara karşı direnci düşürür ve büyüme oranını azaltır.Hafif
yüksek düzeydeki toksik gazlar letarji, hafif dispne, iştahsızlık, büyümede
duraklama, aşırı lakrimasyon ve salivasyon, haftalar ve aylar içinde az sayıda
ani ölüm ve zayıf buzağı doğumlarına yol açar.Akut şiddetli salgınlar tamamen
kapalı barınaklarda yukarıda sözü edinilen gazları yoğunluklarının kazayla
artması sonucu meydana gelir ve ölüm oranı yüksektir.
Zemini sert olan ve içinde hayvan artıklarının biriktiği ve
havalandırmasıda iyi olmayan barınaklarda havadaki amonyak konsantrasyonu
artar.Amonyak suda kolay erir, göz ve respratorik sistem mukozası ile
reaksiyona girer.Hastalarda aşırı göz yaşı akıntısı, yüzlek solunum seröz veya
prulent burn akıntısı belirlenir.
Hidrojen sufid protein ve diğer sülfürlü organik
materyallerin bakteriyel dekompozisyonu sonucu ortaya çıkan, havadan ağır
olduğu için barınağın zeminine yakın düzeyde biriken, nemli mukoz membranlarda
irkiltiye yol açan, akciğerlerin derin dokularında yıkım ve ödem meydana
getiren bir gazdır. Barınakta yoğunlaştığında asfeksi ve ölüme neden olabilir.
Etkilenen hayvanlar açık havaya çıkarılır.
Karbondioksit solunumyolu ile çıkarılan, fueloil ile yapılan
ısıtmalarda ve dekompoze olan materyalden çıkan gazdır. Barınaktaki
konsantrasyonu önemli konsantrasyona ulaşmaz.
Karbonmonoksit gazı bulunan barınaklarda ölü kuzu doğumları
sık görülmekte ve anamnezde soğuk havalarda kuzu doğumlarının olduğu dönemde
yapılan barınak ısıtmalarının rolü olduğu belirlenmiştir. Annelerde ise klinik
bir bulguya rastlanmaz.Tanı havadaki karbonmonoksit, kandaki ve fötal torasik
sıvıdaki karboksihemoglobin konsantrasyonuna bakılarak konulur.Etkilenen
hayvanlar dışarı çıkarılır, karbonmonoksit çıkaran faaliyet durdurulur.
Gaz halindeki amonyak göz, ağız ve solunum sistemi
mukozalarında suyla birleşerek yakıcı alkali karakterde amonyum hidroksite
dönüşür.Yoğun şekilde solunduğunda laringospazm veya akciğerlere dolduğunda
asfeksiye bağlı ölüme yol açar.İlk anda ölmeyenlerde kornea yıkımına bağlı
körlük, mukozalarda soyulma ve sekunder enfeksiyonlara predispozisyon meydana
gelir.
Nitrojen dioksit zehirlenmesi kapalı ve havalandırılması
zatıf barınaklarda yaygın olarak ortaya çıkar.Mısır veya ot silajının bulunduğu
silolar ve yeşil bitkilerin anaerobik fermantasyonu bu gazın çıktığı önemli
kaynaklardır.NO2 suyla birleştiğinde yakıcı bir madde olan nitrik asite dönüşür
ve solunum yollarında kalıcı yıkımlara neden olur.Sığırlarda öksürük,
taşikardi, taşipne, respiratorik inleme, depresyon, anoreksi, başı öne doğru
uzatma, ağız açık soluma, vücut sıcaklığında yükselme, salivasyon, lakrimasyon
ve subkutan anfizem belirlenir.Oskültasyonda solunum seslerinde belirginleşme
ve sertleşme dikkati çeker.Ayırıcı tanıda diğer gazların naden olduğu akut
respiratorik hastalık sendromu, nemli otlardan kaynaklanan hipersensitive
pnömonisi ve nitrat toksikasyonu dikkate alınmalıdır.NO2 gazıyla temastan 30
dakika sonra kanda methemoglobin en yüksek düzeye çıkar ve 12-24 saatte normale
iner.NO2 oksidant özellikte olup yıkımlanmaya neden olur, solunum sisteminde
veya suda nitrik aside dönüşerek ilave patolojik etki gösterir.Ayrıca NO2’den
irritasyon özelliği olan nitrat va nitritler olşur.
Nekropside yukarı solunum yollarında hiperemi, hemoraji,
fibrinöz membranlar, trekeada köpük, kollabe olmamış ve üzerinde kaburga izi
bulunan akciğerler belirlenir.Akciğerler mermer görünümündedir.
Çinko oksit gazı zehirlenmesi, kapalı barınaklarda galvanize
metallerin kaynağı sırasında oluşan çinko oksit gazlarının solunmasıyla
oluşur.Hastalarda şiddetli toksikasyonda ani anoreksi, ağızda köpük,
huzursuzluk, ekspiratorik inleme, taşipne, taşikardi, vücut sıcaklığında hafif
artış, deri altı anfizemi, akciğer seslerinde belirginleşme saptanır.Ölüm 12
saat içinde meydana gelir.Hafif derecedeki hastalarda depresyon, vücut
sıcaklığında hafif artış ve taşipne belirlenir.Ayırıcı tanıda diğer toksik
gazların neden olduğu akut respiratorik hastalık sendromu veya hipersensitivite
pnömonisi dikkate alınmalıdır.ZnO veya ürünlerinin hücreler üzerinde direk
yıkılmayıcı etkileri vardır.Nekropside prulent konjuktivitis, subkutan anfizem,
hava yollarında anfizem, trakeal kanama, pulmonerkonjesyon, ödem ve anfizem
belirlenir.
Klorine gazı zehirlenmesi, endüstriyel faaliyetler sonucu
çıkan klorine gazı ile temas eden hayvanlarda ani ölüm oluşabilir.Hastalarda
depresyon, bol nazal akıntı, lakrimasyon, dispne, akciğer seslerinde
belirginleşme saptanır.Toksik etki hidroklorik ve hipoklorik asit oluşumu
sonucu meydana gelir.Hipoklorik asit, hidroklorik asit veoksijene ayrılır.Bu
iki madde dokularda toksik etkiye yol açar.Nekropside nazal mukozada konjesyon,
trakeitis, pulmoner ödem, kanama ve anfizem belirlenir.
Gübre gazları; hidrojen sülf id, amonyak, karbondioksit,
metan ve karbonmonoksit gazlarının karışımıdır.Hayvanlarda asfeksiye neden
olur.
Toksik gaz zehirlenmelerinin sağaltımında barınaklar
havalandırılır.Hastalar mümkünse kapalı barınaklardan dışarı
çıkarılır.Hastalara dexameyhason günlük olarak 0.02 mg/kg i.m., i.v., furosemid
0.5 – 11.1 mg/kg dozda i.m., i.v. günde bir veya üç kez ve sekunder bakteriyel
enfeksiyona karşı antibiyotik kullanılır.Ayrıca epinefrin, antihistaminikler ve
atropin kullanılabilir.Duman soluma barınak yangını sonucu meydana gelir.Gaz
inhalasyonu CO ve duman toksitesidir.Duman toksitesi kurum, ısınmış partiküller
ve değişik gazların solunması sonucuoluşur.Solunan bu maddeler pulmoner sıvıda
asit, alkaloid ve diğer irkiltici maddelere dönüşür ve alveolar yıkım,
intersitisyel ödem, hipoksi ve sekunder bronkopnömoniye neden olur.CO toksitesi
özellikle beyinde olmak üzere tüm dokularda doku hipoksisi meydana
getirir.Yangın veduman nedeniyle ortamdaki O2 yetersizliği de hipoksiye katkıda
bulunur.
Isıya bağlı yıkıma üst solunumyollarında
rastlanır.Hastalarda oral yanıklar, konjuktivis ve laringospazm oluşur.Ses
kalınlaşması, ekspiratorik hırıltı sesi ve karbonlu tükürük başlıca
sekellerdir.Akciğerlerin oskültasyonunda sert veziküller sesler ve hırıltı,
öksürük ve taşipne belilenir.Mukozalarda parlak kırmızı renk CO zehirlenmesine
veya yanığa işaret eder.Kanda karboksihemoglobin düzeyinin belirlenmesi,
arteriyel kan gazının seri ölçümü, transtrakeal yıkama sıvısının muayenesi ve
bronkoskopi akciğerlerdeki yangının boyutu ve prognozunun belirlenmesini
sağlar.Sağaltımda hastalara intübasyon veya trakeatomi yapılır.Kısa süreli
olmak üzere % 100’e kadar O2 uygulanır.Akciğer ödemi oluşma riski dikkate
alınarak i.v. sıvı verilir.Sekunder baktriyel enfeksiyonlara karşı antibiyotik
kullanılır.Aminophylline 6 -10 mg/kg dozunda i.v. veya oral günde üç kez
verildiğinde bronkospazmı hızla giderir.
5.6.3.2.
HİPERSİTİVİTE PNÖMONİSİ
Organik tozların inhalasyonunun neden olduğu ekstrinsik
alerjik alveolitistir.(EAA).
ETİYOLOJİ
Hastalık Micropolyspora feani ve Thermoactinomyces vulgaris
gibi termofilik ajanların, Actinomyces’lerin spor ve ürünlerini içeren küflü
ot, tane yem ve bitkisel gıdalardan kaynaklanan tozun solunarak vücuda
alınmasıyla ortaya çıkar.
EPİDEMİYOLOJİ
EAA nemli yaz mevsimi ile şiddetli kışlarda ve küflü otların
bulunduğu kapalı barınaklarda sorun olur.Bu tür otlar genellikle kuru gevrek,
rengini kaybetmiş ve tozlu karakterdedir.Erişkin sütçü sığırlarda sık
rastlanır.Kış mevsiminde kapalı barınaklarda hastalık birbiri ardı sıra sürü
problemi olarak ortaya çıkar.
PATOGENEZ
Termofilik actinomycet’ler 0.7 – 1.3 mikrometre çapında olup
kolaylıkla alveollere ulaşıp tekrarlayan temaslar sonucu humarol ve selüler
immun yanıtı başlatır ve doku yıkımı meydana gelir.
SEMPTOMLAR
Akut formda ani durgunluk, iştah ve süt verminde azalma,
öksürük, ekspiratorik dispne, taşipne ve kraniyal venral akciğer loblarında
sert veziküler ses belirlenir.Vücut sıcaklığı artışı geçicidir ve genellikle
dikkati çekmez.Kronik form gizli seyreder ve akciğerlerde fibrozis oluşuncaya
kadar klinik bulgu gözlenmez.Bu hastalar yoğun antijenle karşı karşıya
kaldıklarında akut hastalık bulguları ortaya çıkar veya egzersizin arttığı
ilkbahar mevsiminde akut krizler gözlenir.Hastalarda kış mevsiminde zayıflama,
öksürük, meraya çıktığında semptomlarda hafifleme görülür.Kronik formda süt
veriminde azalma, ağırlık kaybı, prodüktif öksürük, taşipne, kraniyal ventral
akciğer loblarının oskültasyonunda sert veziküler sesler ve hırıltı belirlenir.
TANI VE AYIRICI TANI
Kan serumunda M.faecin’e karşı oluşan precipitin belirlenmiştir.Yanlız
precipitinin klinik olarak normal olan hayvanlarda da belirlenebildiği dikkate
alınarak hipersensitif pnömoninin etiyolojisinde henüz adı konulamamış başka
antijenik yapılarında rol oynayabileceğ düşünülmelidir.
Ayırıcı tanıda kış mevsiminde kapalı ahırlarda erişkin
sığırlarda görülebilen respiratorik hastalıklar dikkate alınmalıdır.Enfeksiyöz
hastalıklarda vücut derecesinde yükselme ve akciğer dokusunda sertleşme ortaya
çıkar.EAA’nın en çok karıştığı hastalık toksik gazların neden olduğu
intoksikasyonlardır.
NEKROPSİ
Akut olgularda akciğerler dışarıdan normal görünür.Daha
yakından bakıldığında çoğu lopta küçük gri sporlar dikkati çeker. Bu sporlar
intersitisyel veya peribronşiyalolarak biriken lenfositlerdir.Diğer lobullerde
merkezleri koyu kırmızı, çevresi solgun pembe renkli atelektazik alanlar
vardır.Kronik olgularda akut olgulara ilave olarak interalveoler fibrozis ve
epitel hiperplazisi vardır.
PROGNOZ
Fibrozis oluşmadan şartlar düzeltilirse prognoz iyidir.
TEDAVİ
Akut olgularda dexamethason günlük 0.04 mg/kg i.v. yaralı
olabilir.
KORUNMA
Otun küflenmesini önlemek, silaj yaparak yedirmek ve
uygun şekilde kurutup balyalamak ve otla beslemeyi dışarıda yapmak alınabilecek
başlıca önlemlerdir.
5.6.3.3. KRONİK
İNTERSİTİSYEL PNÖMONİ
İki tip interstisyel pnömoni vardır.Bunlar; fibrozis
alveolitis ve bronchiolitis obliteranstır.
Fibrozis alveolitis (FA): Birçok nedenin rol oynadığı,
terminal bronşiyollerden sonraki kısımlarda gelişen, diffuz yangı ile
karakterize bir hastalıktır.Kapalı barınakta veya merada bakılan ve genellikle
6 yaştan büyük sığırlarda görülür.
ETİYOLOJİ
Olgunların % 50’sinde Micropoltspora faeni’ ye ait
antikorlar belirlenir.Diğerlerinde henüz belirlenememiş antijenlerin yol açtığı
hipersensitivitenin rol oynayabileceği düşünülmektedir.
SEMPTOMLAR
Hayvanın haftalardır hatta 1 – 2 kronik solunum sistemi
hastalığından şikayeti olduğu anamnezi alınır.Hasta hayvanlar canlı ve
tedirgindir.Kor pulmonale ve kalp yetmezliği galişinceye kadar yemeye devam
ederler.Ağırlık kaybı devamlı öksürük, taşipne ve dipsne başlıca
semptomlardır.Oskültasyonda rostral ventral akciğer sahasında sertleşmiş sesler
ve hırıltılı solunum dikkati çeker.Vücut derecesi yükselmez.
AYIRICI TANI
Ayırıcı tanıda kronik respiratorik hastalıklara yol açan
durumlar göz önünde tutulmalıdır. Kronik supuratif pnömoni ve metastatik
pnömonide depresyon, anoreksi, yüzlek solunum, toraksta ağrı ve hepatitis
bulguları bulunur. Akut respiratorik solunum stresi ve akciğer nematodiyazisi
bir grup hayvanda görülen sorundur, EAA’dan ayırt etmek güçtür.
NEKROPSİ
Akciğerler çok solgun, ve ağırdır. Kesit yüzü gri kırmızı
renktedir. Hafif kollaps gelişmiştir, ödem ve hava yollarında kalın mukus
vardır. Kor pulmonale sonucu sağ ventrikulus hipertrofiktir. Histolojik olarak
interalveoler fibrozis geliştiği saptanır.
Bronchiolitis Obliterans: Genç erişkin veya yaşlı
sığırların kronik bir respiratorik hastalığıdır. Hastalarda arasıra görülen
derin öksürük, taşipne ve ekspiratorik solunum güçlüğü belirlenir. Vücut
sıcaklığında artış görülmez. Nedeni bilinmemektedir. Viral enfeksiyonların akut
respiratorik solunum stresine yol açan parazitlerin ve hipersensitivite
pnömonisinin sonucu ortaya çıktığı düşünülmektedir. Nekropside akciğer normal
görünümdedir. Kollaps meydana gelmemiştir.
5.6.3.4. PARAZİTER
BRONKOPNÖMONİ
Sığırlarda iki tür (Dictiyocaulus viviparus ve Ascaris
suum larvaları), koyun ve keçilerdeüç tür (Dictiyocaulus filaria,
Protostrongylus rufesence ve Muellerius capillaris) parazit alveoler
ve intersitisyel pnömoni ile karakterize solunum sistemi hastalığına yol açar.
Dictiyocaulus viviparus ‘un neden olduğu bronkopnömonide
hastalık 12 aylıktan küçüklerde ve parazitle ilk defa karşılaşan
erişkinlerde primer enfeksiyon olarak ortaya çıkar. Daha önce parazitle
karşılaşmış olan hayvanlarda hastalık parazitle tekrara yoğun şekilde
karşılaşıldığında reenfeksiyon şeklinde meydana gelir.
Dictiyocaulus viviparus’un hayat siklusu direktir.
Erişkinler trakea ve bronşlarda yaşar. Yumurtalar öksürükle farenkse gelir,
yutulur ve dışkı ile dışarı atılır. Larvalar dışkıda 5 gün veya daha uzun
sürede enfektif hale gelir ve otlara göç eder. Larva hayvanlar tarafından otla
birlikte alındığında barsaklara ulaşır, barsak duvarını deler ve mezenterik lenf
yumrularına ulaşır. Burada 4. dönem larva haline gelip lenf veya kan yoluyla
akciğerlere ulaşır. Parazit akciğerlerin kaudal lobunun ventral
kısımlarındaki pulmoner kapilar damarlarda yerleşir. Larvalar ağızdan
alındıktan yaklaşık 7 gün sonra alveollere ulaşır. Günler sonra 5. dönem larva
haline gelir. Erişkin parazit larvanın ağızdan alınmasından 21-28 gün sonra
meydana gelir.
EPİDEMİYOLOJİ
Paraziter bronşitis ve pnömoni bol yağış alan veya sulama
yapılan alanlarda görülür. Süt için yetiştirilen buzağılar enfekte meraya
çıktıklarında hastalanırlar. Hastalık endemik olmayan alanlardan endemik
alanlara getirilen erişkinlerde de görülür. Et yönlü beslenen sığırlar meraya
çıkarılmadıkça veya nemli ve ılık hava şartlarında bulundurulmadıkça paraziter
pnömoni nadiren ortaya çıkar. Reenfeksiyon ağır kontamine meralara çıkarılan ve
daha önce hastalığı geçirmiş olan sığırlarda ortaya çıkar. Hastalığın her iki
formuda sürü problemidir. Parazitler, buzağılarda kışı hastalık oluşturmadan
geçirip yazın hastalığa yol açabilir.
PATOGENEZ
Alveollere ulaşan larvalar eozinofilik eksudatın oluşumuna
yol açar. Eksudat küçük bronş ve bronşiyolleri tıkar ve atelektaziye yol açar.
Hastalarda öksürük ve taşipne meydana gelir. Larva olgunlaşıp havayollarına göç
edince bu lezyon ortadan kalkar. Erişkin parazit büyük hava yollarında
yangısal, aspire edilen yumurtalar ve larvalar ise belirgin makrofaj ve
dev hücresi cevabına yol açar. Ventral caudal loplar sertleşir. Hastalığın
seyri esnasında pulmoner ödem, şiddetli intersitisyel amfizem, alveoler
epiteliyal hiperplazi ve sekonder bakteriyel enfeksiyon gibi komplikasyonlar
gelişebilir. Reenfeksiyon meydana geldiğinde immun yanıt nedeniyle çok az
sayıda larva akciğerlere ulaşabilir ve belirtiler larvalara karşı oluşan immun
yanıttan kaynaklanır. Bronşiyollerde ölü larvaların etrafında lenfoid nodüller
meydana gelir.
SEMPTOMLAR
Larva, alveollere gelip eozinofilik eksudat oluşturarak hava
yollarında tıkanma meydana getirinceye kadar klinik belirti görülmez. Bu döneme
kadar alınan larva ve akciğerlere oluşan larva sayısı ile ilişkili olarak zaman
zaman öksürük ve taşipne gözlenir. Bu dönemde şiddetli hastalık
belirtisi ortaya çıkıp ölüm meydana gelebilir. Parazit larvalarının dışkıda
belirlendiği dönemde kaudal akciğer lobunun ventral bölümünde larva ve
yumurtanın birikmesine bağlı olarak paraziter pnömoni gelişir. Bu birikinti ve
parazitin neden olduğu trakeitisin ve bronşitis nedeniyle hastalarda belirgin
öksürük, taşipne, dispne, ateş, anoreksi ve ağırlık kaybı gözlenir.
Oskültasyonda sert veziküler sesler, sürtünme ve ıslık sesi duyulur. Şiddetli
derecede hasta olanlar ağzı açık solunum yaparlar. Solunum yaparken baş ve
boyun ileri uzatılır ve dil dışarıya çıkarılır. Ekspirasyon anında inleme
duyulur. Sağaltılmayanlarda ölüm meydana gelir. Bu dönemi geçirenlerde iyileşme
başlar ve belirtiler giderek azalır. Bu süre aylarca devam edebilir. Bu dönemde
(50-90 gün ) hastaların % 25’inde ani solunum güçlüğü ve ölüm şekillenir.
Enfekte meraya çıkanlarda 14-16 gün sonra reenfeksiyon meydana gelir. Süt
veriminde ani düşme, şiddetli ve sık öksürük, belirgin taşipne ve depresyon
ortaya çıkar. Oskültasyonda sadece sert veziküler sesler duyulur.
NEKROPSİ
Parazit larvasının dışkıda belirlenemediği dönemde
akciğerlerde sadece kaudal lopların ventralinde atelektazik lobullar
belirlenir. Erişkin parazit bulunmazken bronşiyal eksudatın mikroskobik
muayenesinde larva saptanır. Larva dışkıda belirlendiği dönemde ventral caudal
lopların iki taraflı kırmızı renkte ve sert olduğu dikkati çeker. Hava yollarında
erişkin parazite rastlanır. Bu dönemden sonra erişkin parazit görünmese de
akciğerlerde aynı karakterde lezyon belirlenir. Hatalıktan ölen hayvanlarda
şiddetli pulmoner ödem, amfizem, alveoler epitelyal hiperplazi ve hiyalin
membranı saptanır. Reenfeksiyon görülen olgularda pulmoner lenfoid nodüller 3-4
mm çapına ulaşır. Pleura altında şişmiş gri-kırmızı veya gri-sarı nodüller
şeklinde görülür. Hava yollarında gri mukus birikir. Eozinofil birikimime bağlı
olarak doku gri renk alır. Ödem ve amfizem yoktur. Nadiren küçük olgun parazite
rastlanır.
TANI VE AYIRICI TANI
Klinik bulgular ve endemik alanlarda hastalığın
epidemiyolojik karakteri dikkate alınır. Bu hastalık merada yayılan bir grup
sığırda yaz sonu ve sonbaharda görülür. D. viviparus’un larvasına dışkıda ve
trakeal yıkama sıvısında rastlanabilir. Muayenede Baermann sedimentasyon
tekniği kullanılır. Parazit muayenesi için dışkı birden fazla hayvandan ve
rektumdan alınmalıdır. Muayene dışkı topladıktan sonra birkaç saat içinde
yapılmalı veya buzdolabında tutulmalıdır. Buzdolabında tutlan örnekler 24- 48
saat sonra muayene edilebilir. Reenfeksiyona maruz kalan hayvanların
dışkılarında larva belirlenmez. Perifer kanda eozinofil artışı enfeksiyondan
iki hafta sonra başlar ve 4-7 hafta sonra pik yapar. Hastalık akut bovine
pulmoner ödem veya amfizeme benzer. Bunlarda öksürük daha seyrektir, akciğer
sesleri hastaya göre farklılık gösterir. Endemik olmayan bölgelerde hava
değişimleri döneminde ani olarak ortaya çıkan salgınlar yanlış bir yaklaşımla
akut bakteriyel pnömoni olarak isimlendirilmektedir.
TEDAVİ
Levamisol fosfat 8 mg/kg dozunda oral, 6 mg/kg dozunda
s.c. verilir. Fenbendazole 5 mg/kg dozunda oral, oxfendazole 4.5 mg/kg dozunda
oral, albendazole 10 mg/kg dozunda oral ve ivermectin 0.2 mg/kg dozunda
s.c. uygulandığında erişkin ve larva formlarına etkilidir. Sadece öksürük
ve taşipne olan hastalarda sağaltımdan iyi yanıt alınır. Dispne, ateş anoreksi
ve depresyon gelişenlerde prognoz kötüdür. Reenfeksiyon gelişenlerde levamison
diethylcarbamazine citrate’ın 50 mg/kg dozunda i.m.uygulaması iyi sonuç verir.
KORUNMA
Merada enfeksiyonun yerleşmemesi için hastalarda
anthelmentikler kullanılır. Avrupa’da enfeksiyonun kontrolunda irradiadet
larval vaccine başarıyla kullanılmaktadır. Hayvanlara meraya çıkarıldıktan
sonra 3. , 8. , 13. haftalarda ivermectin kullanılması enfeksiyonun kontrolunda
etkili bulunmuştur. Ayrıca oxfendazolu aralıklarda serbestbırakan boller de
kullanılmaktadır. Koyun ve keçilerin akciğerlerde enfeksiyona neden olan önemli
nematodlar Dictiyocaulus filaria,, Prostostrongylus rufescens ve muellerius
capillaris’dir. Hastalık nemli ve ılık bölgelerde veya suni sulama yapılan
sıcak bölgelerde etkili olur.
Dictiyıcaulus filaria’ nın neden olduğu
bronkopnömoni’de larvanın alınmasıyla dışkıda larvanın görülmesi arasındaki
süre 4 haftadır. Enfeksiyonda çoğunlukla genç hayvanlarda görülür. Yaşlı
hayvanlarda enfeksiyona karşı direnç gelişmez. Hastalık kronik seyirlidir. Ve
her yaştaki hayvanlarda görülür. Dipsne ve taşipne aşikardır. Fakat öksürük her
zaman görülmez. Ayırıcı tanıda viral progressif pnömoni göz önünde
tutulmalıdır. Tanı larvanın taze dışkıda görülmesiyle konur. Kan serumu laktat
dehidrogenaz düzeyi enfeksiyonun erken döneminde 400 i.ü./’nin üzerine çıkar ve
prognozun ciddi olduğunu gösterir. Larvanın alınmasından 10 gün sonra
enfeksiyon ELISA testi ile belilenir. Erişkin parazitler akciğerlerin
diyaframatik loplarının dorsokaudalinde bulunur. Burada kan izli mukus vardır.
Bronşitis ve peribronşitis, akciğerlerdeki koni şeklinde alanda pnömoni ve
anfizem belirlenir. Sağaltımda levamisol 8 mg/kg dozunda p.o. ve ivermectin 0.2
mg/kg dozunda s.c. verilebilir. Hastalığı önlemek için koyunlar kuru alanlarda
yayılır. Larvalar donmaya dayanıklıdır fakat kuru bölgelerde ölürler.
Bronkopnömoni ‘ye neden olan Protostrongylus rufescens’ in
hayat siklusu indirektir. Birinci dönem larvalar öksürükle farenkse gelir ve
yutulur. Dışkıyla dışarı atılan larvalar bir sümüklü böceğe girer. Burada
12-14 enfektif 3. dönem larva haline gelir. Sümüklü böceği alan hayvanlarda
larva mezenterik lenf yumrularına ulaşır. Burada gelişen 4. dönem larvalar
akciğerlere gider ve küçük bronşiyollere yerleşir. Enfeksiyon genellikle
subklinik seyreder. Klinik belirtiler D. filaria bulunan
koyunlardakine benzersede hastalığın şiddeti daha azdır. Patofizyolojisi,
nekropsi ile sağaltım D. filaria enfeksiyonundaki gibidir. Tanı
dışkıda larvanın bulunmasıyla konur. Koruma ara konak olan sümüklülerle
mücadele ve hayvanları kuru alanlara götürmeyle yapılır. Parazit
genellikle hayvanlarda klinik belirtiye yol açmaz.
Muellerius capillaris’in neden olduğu bronkopnömoni koyun ve
keçilerde en sık görülen ve en az patojen olan nematod türünün neden olduğu
pnömonidir. Keçilerde daha patojeniktir. Hayat siklusu P. rufescens’e
benzer bir sümüklü ara konağa gereksinimi vardır. İlk dönem larvalar donmaya ve
kuraklığa dirençlidir.Kuzularda 6 aylıktan önce görülmez.Koyunlarda bir iki
klinik semptoma yol açar.Keçilerde büyüme geriliği, öksürük, süt veriminde
düşüklükve dispne görülür.Hastalar sekunder enfeksiyonlara predispoze hale
gelirler.Tanı dışkıda larvanın görülmesiyle konur.Erişkıin parazit alveolde,
pulmoner paranşimde ve özellikle subplöral dokuda yaşar.Koyunlarda 2mm çapında
nodüller oluşturur.Nodüller nekrotik kitlelerdir.Bunlar kirençlenir veya
sekunder bakterilerle enfekte olurlar.Parazit keçilerde intersitisyel pnömoniye
yol açar. Akciğerler serttir ve kollabe olmaz. Dorsal diyaframatik loplarda
sarı gri renkte parçalar halinde odaklar vardır. M. capillaris, levamisole
diğer parazit türlerine göre daha dirençlidir. Fenbendazole etkili bir
anthelmentik ajandır. Sağaltımda 300mcg/kg dozunda ivermectin, 25 mg/kg dozunda
fenbendazole ve 10 mg/kg dozunda albendazole kullanılabilir. Keçilerde sağaltım
sonrası dışkıda görülmeyen larvalar daha sonra tekrar görülmeye başlar. Bu
durum hastalarda sterilizasyonun tam şekillenmediğini veya ajanın erişkin
parazitlere etkili olmadığını gösterir. Yapılan bir uygulamada fenbendazolun
1.25-5 mg/kg dozunda, albendazolun 1 mg/kg dozunda oral 7-14 gün süreyle
kullanılmasının enfeksiyonu tamamen sağalttığı belirlenmiştir. Bu uygulamanın
bir hafta yapılıp, bir hafta ara verildikten sonra, tekrar bir hafta
uygulanmasının en uygun sağaltım yöntemi olduğu belirtilmiştir. Diğer bir
sağaltım yöntemi ivermectinin 300 mcg/kg dozunda veya fenbendazolun 15 mg/kg
dozunda 35 gün arayla 2-3 kez uygulanmasıdır.
5.6.4. ASPİRASYON
PNÖMONİSİ (Aspiration pneumonia)
Fazla miktarda yabancı maddenin özelliklede sıvıların
akciğerlere inhalasyonu sonucu oluşan pnömonidir. Bu hastalık gangrenöz
pnömoni, yabancı cisim pnömonisi, ilaç verme pnömonisi veya lipid pnömonisi
olarak da isimlendirilir.
ETİYOLOJİ
İlaçların ağızdan verilmesi veya sonda sonda uygulamaları
esnasında ilaç veya gıdanın, kusma esnasında mide içeriğinin veya farenks
apselerinin patlaması sonucu irinin akciğerlere aspirasyonu sonucu ortaya
çıkar. Çoğunlukla da yutkunma refleksinin zayıfladığı durumlarda ağızdan
herhangi bir şeyin içirilmeye çalışılması sırasında meydana gelir. Pratikte
kovadan süt içen buzağılarda, farengeal paralizli veya nekrotik larengitisli
hastalarda, nutrisyonel miyodejenerasyonu olan kuzularda, anestezi uygulanmış
hayvanlarda doğum sonrası pareziste ve ilaç banyosu yaptırılan koyunlarda
belirlenir.
SEMPTOMLAR
Fazla miktarda yabancı cisim aspirasyonunda ani ölüm
şekillenir. Hastaların çoğunda aspirasyondan 48-72 saat sonra alınan materyalin
irkiltici özelliğinden ve enfektif etkenlerden dolayı gangrenli bronko pnömoni
gelişir. Hastalarda depresyon, polipne, dispne, öksürük, ateş ve nefeste kötü
koku ortaya çıkar. Akciğerlerin oskültasyonunda hırıltı ve çıtırtı sesi
saptanır. Akut dönemi atlatanlarda apseler oluşur.
TANI VE AYIRICI TANI
Tanı anamnez ve klinik bulgulara göre konur. Ayırıcı tanıda
benzeri semptomların görüldüğü akut bronkopnömoni ve septisemiler
düşünülmelidir. Nekropside akciğerlerin anterior ventral bölgesinde sertleşme
vardır. Akut dönemde kanama, subakut dönemde supurasyon ve nekroz saptanır.
Prognoz şüphelidir.
TEDAVİ
Apse oluşmadan önce damar içi antienflamatuar ajanlar ve
antibiyotik uygulamaları yapılabilir. Hastalara ayrıca kortikosteroidler ve
uzun süre antibiyotik uygulamaları yapılabilir. Anbiyotik (İV)
/antinflamatuar/kortikosteroid/bronkodilatatör
5.6.5. AKCİĞER
TÜMÖRLERİ
Büyük ruminantlarda seyrektir. Pulmoner alveoler karsinom,
papiller adenom, adenokarsinom gibi primer veya lenfosarkom gibi metastatik
tümörlere rastlanır. Tümörler genellikle bilateral ve multisentriktir.
Malignant formu bölgesel lenf yumrularına ve nadiren de diğer organlara
metastaz yapar.genç hayvanlarda kesim sonrasında tesadüfen rastlanır. Lezyon
sınırlı, yuvarlak, sarı-gri kitleler şeklindedir. Akciğer dokusunda radyografi
ile tanınabilir. Ayırıcı tanıda pulmoner apseler, mikotik pnömoni ve
tüberkülozis dikkate alınmalıdır. Bovine viral lökozisin seyri sırasında timus
tümörü veya lenfo sarkomlar meydana gelebilir. Bunlar kalbe basınç yaparak
konjestif kalp yetmezliğine neden olurlar. Hastalarda vena jugulariste
genişleme, ventral ödem, hidrokardium ve kronik timpani gözlenir. Keçilerde sık
rastlanan mediastanal tümör ve apseler de benzer bulguların ortaya çıkmasına
yol açar. Tümörler bronşiyol lenf yumrularına metastaz yaptığında özefagus
daralmasına, yutkunma güçlüğüne ve timpaniye yol açar.
Sığır, keçi ve buzağılarda plöral mesotheliomaya
rastlanmıştır. Mesothelioma vücut boşluklarında fazla miktarda sıvının
birikmesine yol açar. Klinik olarak dispne, taşipne, akciğer ve kalp seslerinin
az duyulması, perkusyonda göğüs bölgesinde dolgunluk, eksersiz intolerans,
siyanoz, taşikardi, anoreksi, ağırlık kaybı, süt veriminde düşüş, öksürük ve
zayıf nabız belirlenir. Periteonal lezyon varsa asites de vardır. Radyografide
plöral effüzyon belirlenir. Torakosentez yapıldığında bazen içinde kan izi
bulunan seröz veya jelatinöz sıvı belirlenir. Sitolojik muayenede reaktif
mesothelial hücrelere rastlanır. Nekropside pleura kalınlaşmıştır. Birkaç
milimetreden birkaç santimetreye kadar değişen büyüklükte gri-sarı-beyaz renkli
multiple nodüller gözlenir. Metastazis seyrektir. Histolojik olarak tümörü tanımak
zordur. Lezyon yangı, plöral tüberkülozis veya diğer tümörlerin metastazlarına
benzer. Sağaltımı yoktur.
6. ENFEKSİYÖZ
HASTALIKLAR
6.1. SIĞIR, KOYUN VE
KEÇİLERDE SOLUNUM SİSTEMİ HASTALIKLARI KOMPLEKSİ
Bronkopnömoni semptomlarının görüldüğü hastalıklardır. Süt
işletmeciliğindeki sığırlarda bronkopnömoni, kapalı barınaklarda yetiştirilen
buzağılarda enzootik pnömoni, et yönlü beslenendanalarda ise shipping fever
olarak isimlendirilir. Koyun ve keçilerde gözlenen bronkopnömoninin
nedenleribuzağılardakine benzer.hastalık klinik olarak subklinik enfeksiyon,
akut bronkopnömoni veya fibrinöz pnömoni olarak ortaya çıkar.
ETİYOLOJİ VE
EPİDEMİYOLOJİ
Ruminatlarda bronkopnömoninin oluşmasında bir çok enfeksiyöz
ajanın, konak savunma sisteminin zayıflamasının ve çevre şartlarının
bozukluğunun rol oynadığı bilinmektedir.
Sığırlarda bronkpnömoninnin oluşumunda rol oynayan
bakterilerin çoğu normal nazofarenks mukozası florasında bulunur.Stres,
beslenme yetersizliği ve viral respiratorik hastalıklar nedeniyle konak savunma
mekanizması zayıfladığında ve özellikle alveolar makrofajların bakterileri
uzaklaştıramadığı durumda enfeksiyöz ajanlar hastalık oluşturur.
Sığırlarda konağa ait ve çevresel risk
faktörleri: Sütçü ve etçi buzağılarda enzootik pnömoninin konak ve çevresel
risk faktörleri immunglobulinlerin pasif trasfernin yetersizliği, beslenme
yetersizliği ve kötü çevre şartlarıdır.Hastalık genellikle 2 aylıktan küçük
buzağılarda görülür.Bu dönemde hastalıktan korunmakta pasif antikor transferi
önemli bir faktördür.Yalnız diğer risk faktörleri çok şiddetli ortaya
çıktığında pasif olarak alınan immunglobin düzeyi yüksek bile olsa hatalık olma
riski fazladır.İmmun yanıt için gerekli olan enerji, protein, vitamin ve
minerallerin yetersiz miktarda alınması hayvanlarda pnömoni oluşumuna
predispozisyon oluşturur.Bakır, selenyum, çinko, manganez, demir, A ve E
vitaminleri eksikliklerinin hastalıklara karşı direncin azalmasında önemli rol
oynar.Süt işletmeciliğinde neonatal ishal oluşumundan korkulduğu için
buzağılara verilen günlük süt miktarı azaltıldığında enerji-protein açığı
meydana gelmektedir.Kapalı ahırlarda beslenen buzağılarda havada patojen
ajanların, tozun ve amonyak gibi gazların yoğun olarak bulunması, ahır içindeki
ventilasyonun düzensizliği ve kirli hava ile temiz havanın birlikte solunması
pnömoni riskini artırır.Buzağı artıklarının yüksek basınçlı suyla temizlenmesi
barınakta günler sonra yeni pnömoni olgularının çıkmasına neden olur.Et için
beslenen buzağıların kalabalık ahırlarda tutulması, ahırdaki buzağıların farklı
yerlerden toplanması ve buzağıların almış olduğu kolostrum miktarı ile
kalitesinin farklılığı pnömoni insidensini artırır.Neonatal ishali bulunan
buzağılarda pnömoni oluşma riski yüksektir.Serbest ahır sisteminde doğan
buzağılarda pnömoniye daha sık rastlanır.Doğum sonrası göbek kordonu bölgesinin
iyotlu solüsyonlarla temizlenmesi, demir ve A vitamini enjeksiyonlarının
yapılması buzağıların hastalıklara karşı dirençli hale getirir.
Eti için beslenen buzağıların shipping fever pnömonisinin
konak ve çevre ile ilgili risk faktörleri şunlardır:
I. Buzağıların bulunduğu çiftlik,
II. Hayvanların yransportu
III. Besi yerindeki riskler.
Bu risk faktörlerinin etkisini en aza indirmek için;
transporttan enaz 3 hafta önce buzağıların operatif işlemleri tamamlanmalı,
buzağılar sütten tamamen kesilmeli ve toplu beslenme şartlarına alıştırılmalı,
respiratorik enfeksiyonlara karşı aşılar uygulanmalı ve buzağılara immun
cevapta gerekli olan besin maddeleri verilmelidir. Buzağılar çiftlikten besinin
yapılacağı yere taşınırken satış alanında uzun süre bekletilmemeli, pazardan
pazara dolaştırılmamalı, transport öncesi yüksek enerjili rasyon verilmeli ve
transport çok uzun sürmemelidir. Besinin yapıldığı çiftlikte barınaklar çok
kalabalık olmamalı, farklı yörelerden gelen buzağılar olanaklar ölçüsünde
birbirinden ayrı tutulmalı, diyet ve çevre şartları iyi olmalı ve modifiye
canlı aşı ve operatif uygulamalar transporttan hemen sonra
yapılmamalıdır. Besi yerine getirilmeden önce aşılanan veya hastalık
etkeni ile karşılaşıp tabi bağışıklık kazanmış buzağılarda pnömoni insidensi
düşüktür. Değişik bölgelerden getirilen, farklı yaşlarda olan ve yüzden
fazla buzağının bir arada bulundurulduğu barınaklarda enfeksiyon ajanları çabuk
yayılır ve ölümlere neden olur. Buzağıların besiye başlama rasyonlarında
konsantre yem oranı % 75’in üzerindeyse ve buzağılara besinin ilk ayında
ağırlıklı olarak mısır silajı verilirse vücutta gelişen metabolik asidozise
bağlı olarak alveoler makrofajların fonksiyonları inhibe olur ve pnömoni insidensi
yükselir. Benzer şekilde eti için beslenenlerin beslenme döneminin
başlangıcında, damızlık olanların ise yaşamının herhangi bir döneminde
rasyonlarına üre karıştırılması pnömoni görülme olayını artırır. İçme sularına
antibiyotik karıştırılması su içme isteğini azaltacağından buzağılarda
hastalığın oluşumuna katkıda bulunur. Hava sıcaklığındaki günlük değişiklikler
ve havada akciğerlere ulaşabilecek kadar küçük partiküllü toz yoğunluğunun
artması hayvanları pnömoniye predispoze hale getirir. Et yönlü beslenen
buzağılarda pnömoni kötü hava şartları, parazitizm ve yetersiz beslenme
durumlarında ve süt kesimi sonrası oluşur.
Koyun ve Keçilerde Konağa ve Çevreye ait Risk
Faktörleri: Genç hayvanlarda transport sonrası, hava şartlarının kötü
olduğu dönemlerde ve ağılların kalabalık olduğu yetiştirmelerde pnömoni daha
sıktır. Soğuk havalarda annelerinden yeni ayrılmış, sıcak havalarda ise
anneleriyle birlikte bulundurulan kuzularda pnömoni riski daha yüksektir.
Havalandırılması iyi olmayan ağıllarda da pnömoni daha sık ortaya çıkar.
Sığır, koyun ve keçilerde respiratorik hastalık kompleksinde
çok fazla enfeksiyöz ajan izole edilmektedir.
1. Viral ajanlar: Birçok viral ajan
belirlenmesine karşın bunların hastalık oluşturmadaki rolleri tam olarak
bilinmemektedir. Sığırlarda Bovine herpes virus, Bovine viral diarrhea virus,
Parainfluenza virus tip 3 ve Bovine respiratory sinsitial virus, koyun ve
keçilerde retroviruslar, erişkin keçilerdeki ise Caprine artritis encephalitis
virus saptanmıştır.
2. Bakteriyel, mycoplasmal, ureoplasmal ve chlamydial
ajanlar: Sığırların respiratorik hastalıklarında Pasteurella hemolytica
serotip A1 en sık izole edilen bakteridir. P. multicoda ya seyrek, Hemophilus
somnus’a giderek fazla rastlanmaktadır. Akciğer apselerinde Actinomyces
(Corynebacterium) pyogenes ve Bacteriodes melaninogenicus üretilmiştir.
Bronkopnömoni sonucu ölen sığırların 1/3’ünden fazlasında anaerobik bakteriler
izole edilmiştir. Bunlar rumenden köken alan gazın inhalasyonu ile akciğerlere
ulaşan mikroorganizmalardır. Mycoplasmalar olguların % 50-90’ında diğer
patojenlerle birlikte belirlenmiştir. Chlamydial ajanlar nadiren izole edilir.
Diğer enfektif ajanların patojenitesini artırır. Pnömonili koyun ve keçilerde
Pasteurellahemolytica, P. multocida, Hemophilus spp. ve Salmonella spp.
izole edilmiştir. Mycoplasma ovine pnömoni bakterisi P. hemolytica ile birlikte
izole edilmiştir.
PATOGENEZ
Pasteurella haemolytica, P. multocida ve Hemophilus somnus
nazal farengeal mukozada normal olarak bulunurlarken akciğerlerde bulunmazlar.
Transporta bağlı streste veya IBR ve PI3 gibi viral enfeksiyonlarda P.
hemolytica hızla çoğalır ve toksinleri şiddetli fibrinopurulent bronkopnömoniye
yol açar. Bakteriler akciğerlere ulaştığında bakteri ile konak savunma sistemi
arasındaki mücadele sonucu ya doku yıkımı meydana gelir veya bakteriler elimine
edilir.
SEMPTOMLAR
Hastalıkların erken döneminde hafif depresyon ve anoreksi
vardır, vücut sıcaklığı artmıştır.Hastalarda seröz veya mukoprulent nazal ve
lakrimal akıntı, öksürük ve solunum sayısında artış belirlenir. Oskültasyonda
akciğer seslerinin belirginleştiği saptanır. Sekunder bakterilerle enfekte
olanlarda klinik bulguların şiddeti artar. Bronkopnömoni gelişen olgularda
solunum sistemi yangısı ve toksemi meydana gelir. Hastalar sağlıklılardan
ayrı durur, gıda yaklaşmaz, baş ve kulaklarını aşağıda tutar. Hareketleri
yavaştır ve depresyon bulgusu vardır. Solunum hareketleri hızlı ve
yüklektir. Hasta sık sık mermesini yalar, oskültasyonda yaş öksürük belirlenir.
Daha sonra vücut sıcaklığı 40-41 dereceye yükselir. Hastalar kederli görünür.
Solunum sıkıntılıdır ve solunum esnasında baş ileri uzatılır. Oküler ve nazal
akıntı mukoprulent hal alır. Hava yollarında prulent materyal biriktiği için
akciğer seslerinde kalınlaşma ve çıtırtı saptanır. Fibrinöz
plöritis geliştiğinde hayvan hareket etmek istemez, solunum yüzlektir ve
oskültasyonda sürtünme sesi vardır. Bronkopnömoni geliştiğinde burun akıntısı,
dispne, anormal akciğer sesleri öksürük ve ateş başlıca klinik bulgulardır.
TANI VE AYIRICI TANI
Tanı klinik muayene bulgularına göre konulur. Bazı viral
enfeksiyonlarda lökopeni, bakteriyel enfeksiyonlarda hafif nötrofili ve sola
kayma belirlenir. Transtrakeal aspirasyon sıvısının sitolojik muayenesi önemli
bilgiler verir.
Viral ajanların izalasyonu zaman alan ve pahalı olan fakat
çok duyarlı bir tanı metodudur. Viral antijenlerin saptanmasında
immunofloresans, immunoperoksidaz boyama ve antijen capture enzym immunoassy
testleri kullanılır. Viral enfeksiyonlarınbelirlenmesinde viral nukleik
asitlerin saptanması diğer bir tanı yöntemidir. Kan serumunda virus
antijenlerine karşı gelişen antikorlar serolojik yöntemlerle belirlenebilir.
Mycoplasma ve ureoplasmanın üretilmesi için özel besi
yerleri gerekir. Chlamydia örneklerden yapılan simearların boyanması,
immunofloresans veya komplement fikzasyon teknikleri ile ortaya konulabilir.
Ayırıcı tanıda sığırlarda akut pulmoner amfizem,
intersitisyel pnömoni, pulmoner ödem, pleuritis, larengitis, trakeitis, akciğer
nematodiyazisi, torasik neoplaziya veya diyaframatik hernia dikkate
alınmalıdır. Septisemiler, kalp yetmezliği, asit-baz dengesizliği ve nitrat
toksikasyonunda da solunum sistemi hastalıklarına benzer bulgular ortaya çıkar.
Koyun ve keçilerde ayırıcı tanıda ovine progressif pnömoni, caprine artritis
ensefalitis, akciğer ve mediastinum apseleri dikkate alınmalıdır.
NEKROPSİ
Shipping fever pnömonisi bir fibrinopurulent
bronkopnömonidir. Hastalık bronşiyollerde başlar, daha sonra çevresindeki
paranşim dokusuna yayılır. Akciğerlerin ventral lopları şiş, kırmızı, sert ve
ağrılıdır. Yangılı bölgelerde bazen sarı fibrin birikintisi vardır. Plöral
boşlukta saman renginde sıvı belirlenir. Akciğerlerin diğer kısımları normal
görünümdedir veya parçalar halinde dağılmış yangısal bölgeler vardır. Olguların
1/3’ünde caudal lobun dorsalinde amfizematöz bölgeler belirlenir. Bu durum bazı
viral hastalıklarda akciğer dokusunun % 60-80’inde ortaya çıkar ve ölüm
nedenleri arasına girer. Hastalarda bronşiyal lenf yumruları şiş, nemli ve koyu
kırmızı renktedir.
P. hemolytica enfeksiyonunda lezyonlu bölge üzerinde
sarı fibrin ve toraksta saman renkli effüzyona rastlanır. Lezyonlu dokunun
kesit yüzünde kırmızı siyah renkte koagülasyon nekrozu alanları
belirlenir. P. multocida enfeksiyonunda lezyon ince bir fibrin
tabakasından ibarettir. H. Somnus enfeksiyonunda fibrinli plöritis ve
pleurapnömoni saptanır.
Kronik öksürük ve ağırlık kaybı semptomları gösteren
buzağıların nekropsisinde kronik suppuratif pnömoni, bronş ve bronşiyollerde
purulent eksudat ve akciğerlerde birçok apse odakları vardır.
Bronkopnömoni semptomu gösteren kuzuların
nekropsisinde P. hemolytica’nın neden olduğu ventral loplarda kırmızı-mor
renkli şişlikler, aşırı fibrinöz plöritis ve saman renkli eksudat belirlenir.
Kronik olgularda çok sayıda apse odakları ve plöral adezyon saptanır.
TEDAVİ
Sağaltımda üç önemli uygulama yapılır:
1. Patojen bakterilerin
elimine edilmesi,
2. Yangısal reaksiyonun
sınırlandırılması,
3. Hastalara destekleyici
sağaltım yapılması ve bakım şartlarının düzeltilmesidir.
Hastaların 80-85’nin sağaltılması başarı olarak kabul
edilir. Sağaltıma iyi yanıt verenler arasında % 15-20 nüks görülebilir. Ölüm
oranı % 5-20’dir. Sağaltıma erken başlanır ve etkili bir antibiyotik yeterli
süre kullanılırsa başarı daha yüksek olur. Sağaltımda optimal başarının
sağlanması için bakım şartlarının düzeltimesi, beslenme yetersizliğinin
giderilmesi ve non steroidal antienflamatuarların kullanılması şarttır.
Sağaltıma geç başlanması, kötü bakım şartları, sağaltım süresinin yetersizliği
ve antibakteriyel ajanlara karşı gelişen direnç sağaltımın başarısız olmasına
neden olur.
Antimikrobiyal Tedavi: Hastalarda kullanılacak ajanın
seçimi genellikle deneyime dayanmaktadır. Besi sığırlarında sulfonamid ve
tetrasiklin kombinasyonu ensık yapılan uygulamadır. Tylosin ve
tetrasiklininPasteurella spp’ye karşı sinerjistik etjisi vardır. Antimikrobiyal
ajanların i.v. verilmesi plazma konsantrasyonunun yükselmesine ve ajanın hasta
akciğer dokusuna daha fazla penatre olmasını sağlar. Uygulamanın intratrakeal
olarak yapılması ajanın serum konsantrasyonunu hızla yükseltir, fakat
konsantrasyon diğer uygulamalara göre daha çabuk düşer. İntratrakeal
uygulamanın olası yan etkileri antibiyotiğin tüm akciğer dokusuna yayılmaması,
serum konsantrasyonunun çabuk düşmesi ve ajanla konsantre şekilde temas eden
alveoler makrofajların bozulmasıdır. Bu yan etkilerin azaltılması için
intratrakeal uygulama ile i.m. veya i.v. uygulamalar birlikte yapılmalıdır.
Sağaltım başlayınca rektal vücut sıcaklığı ve hastalığın
şiddeti günlük olarak kaydedilir. Sağaltım başladıktan 24-48 saat sonra
iyileşme belirtisi yoksa kullanılan antimikrobiyal ajan değiştirilir.
Buzağılarda 3 günlük uygulama sonrası vücut sıcaklığı normal sınırlara indikten
sonra sağaltım durdurulabilir. Fakat tam iyileşme sağlanması için uygulamaya
iki gün daha devam edilmesi daha iyi olur. Şiddetli hastalarda vücut derecesi
normal sınırlara indikten sonra 5-7 gün daha devam edilmesi uygun olur.
Koyun ve keçilerde tetrasiklin i.m. 5 mg/kg dozunda günde 2
kez olmak üzere 5-6 gün uygulanmalıdır. Uzun etkili tetrasiklinler 10 mg/kg
dozda kullanıldığında P. hemolytica enfeksiyonuna karşı oldukça
etkilidir. İlacın s.c. verilmesi i.m. verilmesi kadar etkili olur ve s.c.
uygulamada daha az ağrı meydana gelir. Koyun ve keçilerde pnömoninin
sağaltımında tetrasiklin, sulfonamidler, penisilin, trimetophrim-sulfa ve
eritromisin kullanılmaktadır. Uzun etkili oksitetrasiklin ile yavaş salınan
sulfonamidler veya tilmikosin kombinasyonu hastalara tek tek uygulanabilir. Sulfonamidler
hastaların içme suyuna 5 gün süreyle katılarak da kullanılabilir.
Antienflamatuar Tedavi: BRSV enfeksiyonlarında
kortikosteroid ve antihistaminiklere uygun yanıt alınmaktadır. Yalnız
kortikosteroidler immun supresyona yol açtıklarından tek başlarına
kullanılmamalıdır. Dexamethasone 0.04-0.22 mg/kg dozlarında i.m. veya i.v.
kullanılabilir. Nonsteroidal antienflamatuar ilaçlardan (NSAİD) asetil
salisilik asit, flunixine meglumine, fenil butazone ve ibuprofene ruminantların
solunum sistemi hastalıklarının sağaltımında yararlı olur. Flunixin meglumine
2.2 mg/kg dozunda i.v. uygulandığında PI3’ün neden olduğu pnömonide ortaya çıkan
belirtilerin düzelmesine ve akciğerlerde birikimin azalmasına yol açar.
Pasteurelloziste oxitetrasiklin sağaltımına flunixine meglumine eklendiğinde
hastalarda belirgin bir iyileşme sağlanmaktadır. Dehidre hayvanlarda NSAID
yüksek dozda veya uzun süreli olarak kullanılmamalıdır. Sığırlarda 100mg/kg
dozda 12 saat arayla aspirin uygulanabilir.
Antiviral ve İmmunmodulating Tedavi: Ribivarin
bebeklerde RSV hastalığına karşı kullanılan immunmodülatör bir antiviral
ilaçtır. Hayvanlarda kullanımı pahalı ve güçtür. İnterferon, immunmodülatör bir
antiviral ilaçtır. İnsan interferonu BHV1 enfeksiyonu olan buzağılarda
profilaktik amaçla kullanılabilir. Levamisol ve isopronosin sığırlarda
immun sistemi uyarmada kullanılmaktadır. Levamisol 2-3 mg/kg dozda immun
sistemi uyarır. C vitaminin 1g/45kg dozunda uygulanması sığırlarda nötrofil
aktivitesini artırır.
Destekleyici Tedavi: Hastalar
yağmur, soğuk, rüzgar, sıcak ve güneşten korunabilecekleri bir yere konur.
Barınaklar çok kalabalık olmamalıdır. Hastalar iyi kaliteli gıdayla
beslenmelidir. Vitamin ve mineral eksiklikleri enjeksiyon veya oral preparatlar
kullanılarak giderilmelidir. Avitaminin i.m. uygulaması standart sağaltım
prosedürü içindedir.
KORUNMA
Pnömoni salgınlarının sınırlandırılması ve yeni salgınların
önlenmesi için risk faktörlerinin belirlenip düzeltilmesi gerekir. Bunun için
öncelikle iyi bir anamnez, hastaların muayenesi ve çevrenin kontrolü
gerekir.
Hayvanlardan kan alınarak immun fonksiyon için gerekli olan
iz elementlerin konsantrasyonu belirlenir. Pasif bağışıklığın düzeyini
belirlemek için 1-7 günlük buzağıların kan serumunda immunglobulin düzeyi
belirlenir. Hayvanların beslenme programının öğrenilmesi ve barınak havasının
kontrolü önemlidir. Bunun için havadaki toz partiküllerini, havanın dolaşım
hızını, sıcaklığını ve nemini ve amonyak konsantrasyonunu ölçen araçlara
gereksinim vardır. Besi ahırlarında sıcaklık 18-27 derece ve havanın nemi %
50-80 olmalıdır.
Enzootik buzağı pnömonisine karşı annelerin mineral
eksikliklerini gidermek, pasif antikor transferi düzeyini artırmak, uygun
beslenme ve barınak havasının tozlu olmaması alınabilecek başlıca önlemlerdir.
Eti için beslenecek buzağılarda pnömoni oluşumuna karşı
alınabilecek önlemler şunlardır:
Buzağıların transporttan en az 3 hafta önce sütten
kesilmeli, kastre edilmeli, boynuzu çıkarılmalı, internal ve eksternal
parazitlere karşı sağaltılmalı ve respiratorik patojenlere karşı
aşılanmalıdır.Hayvanlar ortak beslenme alanlarında bir arada beslenmeye
alıştırılmalıdır.
Transport süresi kısa olmalıdır.Buzağılar mümkün oldukça az
kaynaktan sağlanmalı, her bölgede sınırlı sayıda buzağı bulundurulmalı, barınak
havasının tozsuz olması sağlanmalı, beslenme dikkatli yapılmalıdır.Buzağılar
barınağa alınırken vitamin ve beslenme dikkatli yapılmalıdır.Buzağılar barınağa
alındıktan sonraki 48 saat içinde aşılanır.Endoparazitlere karşı ilaç
verilir.Büyüme hormonu verilir ve mineral eksikliğine karşı (bakır, selenyum)
sağaltım yapılırsa pnömoni insidesi düşer.A vitamini enjeksiyonu aşılamaya
karşı immun yanıtı artırır.Besiye alınan buzağılar zayıfsa, besi başlamadan
önce gerekli uygulamalar (aşı, antiparaziter ve kısırlaştırma gibi) yapılmışsa,
transport uzun sürmüşse, buzağılar bir çok pazar yerine uğramışsa bu buzağılara
antibiyotik uygulaması yapılır.Bu amaçla 20 mg/kg dozda uzun etkili
oksitetrasiklin ile yavaş salınan sulfamidimetoksin (25 g/buzağı) kombine
edilir.Tilmikosin enjeksiyonu 3 günlük kan terapötik dozda katılan
sulfonamidler pnömoniye karşı profilaktik amaçla kullanılır.Buzağılar barınağa
yeni geldiğinde 4 saat su verilmez.Önce gıda yemesi sağlanır.Gıdanın ilk 2-3
hafta sadece ot olması hastalık insidesini azaltır.Bu amaçla hayvanların ilk
hafta diyeti % 75 konsantre yem ad libitum ottan oluşur.Daha sonra sadece % 75
konsantre yem verilir.Besi buzağı veya damızlık buzağıların diyetinde % 1.2-1.4
oranında potasyum bulundurulur, üre verilmez.Damızlık buzağılarda morbidite
oranını azaltmak için hayvanı meraya hazırlamak amacıyla diyette yiyebileceği
kadar ot, 0.9 kg/gün hesabıyla % 40 protein peleti ve 400 i.ü. E vitamini ve
ionophore verilir.
Et için beslenen buzağılarda bronkopnömoninin önlenmesi için
bir dizi önlem alınarak sütten kesma stresi min. indirilir.Operasyonlar,
aşılamalar, büyümeyi uyarıcı maddelerin uygulanması, mineral enjeksiyonları ve
parazitlere karşı sağaltım uygulamaları sütten kesilmeden üç hafta önce
yapılmalıdır.Barınakta toz olmaması için saptan altlık serilmeli, barınağın
fazla kalabalık olmaması önemlidir.
Koyun ve keçilerde pnömoninin önlenmesinde yapılabilecek
uygulamalar: Soğuk ve sıcak stresi en aza indirilir.Barınağın fazla
kalabalık olmasından kaçınılır.Barınak havalandırılması sağlanır.Kötü hava
şartlarında uzun transportlar yapılmaz. Kuzuların canlı modifiye PI3
aşısı ile intranasal aşılanması, PI3 enfeksiyonunu ve bununla birlikte
ortaya çıkan Pasteurella hemolytica pnömonisini önler. Pnömoni sürüde
yaygın olarak ortaya çıkarsa ilk gün 200mg/kg dozunda sonra 66mg/kg dozunda
sulfonamidler içme sularına katılır veya oral verilir. Uzun etkili
tetrasiklinler 10 mg/kg dozunda s.c. uygulanabilir.
Aşılama: Respiratorik hastalıkların önlenmesinde aşı
uygulamalarının etkisi tartışmalıdır. En iyi uygulama doğum öncesi annelerin
aşılanması ve pasif bağışıklığın yavrulara kolostrumla geçmesinin
sağlanmasıdır. Bu amaçla kullanılan pasteurella aşıları vardır.PI3 ve BHV1
içeren inaktive ve atenüye formda aşılar bulunur. Ayrıca i.m. veya intranasal kullanılan
modifiye canlı virus aşılarıda vardır. BVDV’un canlı veya öldürülmüş aşıları
bulunmaktadır. BRSV’nin i.m. uygulanan modifiye canlı ve öldürülmüş aşıları
hazırlanmıştır. Aşılamalarda dikkat edilecek hususlar şunlardır:canlı olmayan
aşılar 2-6 hafta arayla birden fazla uygulamayı gerektirir. Tek uygulamanın
yararı yoktur. Oluşan immunite kısa ömürlüdür. Uygulama birkaç ayda bir
tekrarlanmalıdır. İmmuniteyi stimule edemezler. Humoral immuniteyi uyarmada
etkilidirler. Sekonder immun cevabı uyarmada modifiye canlı aşıya göre daha
etkilidirler. Modifiye canlı aşılar sellüler ve humoral immuniteyi yıllarca
veya yaşam boyu sağlarlar. Başarılı immunizasyon için genç hayvanlarda tercih
edilecek aşılardır. Canlı modifiye aşılar gebelerde abort, immun sistemi zayıf
olan gençlerde hastalığa yol açarlar. Koyun ve keçilerde geliştirilmiş
respiratorik aşılar yoktur. Pmönonik pasteurellozise karşı aşılama
tartışmalıdır. Pasteurella spp. bakterin aşısının kullanımı bovine
respiratorik hastalığın insidens ve şiddetini artırmıştır. Bu aşı intradermal
uygulamada deri şişlikleri i.m. uygulamada geçici topallık ve ateşe neden
olmuştur. Atenüye aşılar morbidite ve mortalite artırmamıştır. P.
hemolytica’ya karşı hücre yüzeyiantijeni ve konsantre leucotoxin içeren aşı geliştirilmiş
ve pasteurellozise karşı başarılı sonuçlar alınmıştır. Küçük
ruminantlarda Pasteurella spp. bakterin aşısı ve ayrıcaHemophilus
somnus öldürülmüş bakterin aşısı bulunmaktadır.
6.2. BOVİNE
HERPESVİRUS TİP 1 ENFEKSİYONU
(Bovine enfectious
rhinotracheitis virus)
Hastalık sığırlarda özellikle et yönlü beslenenlerde ve
fazla sayıda hayvanın bulunduğu barınaklarda sık görülür, şiddetli seyreder ve
öldürücüdür. Sekonder bakteriyel pnömoni gelişmezse ölüm oranı düşüktür.
Erişkin sığırlar hastalığın rezervuarıdır.
ETİYOLOJİ
Eken alfa herpesvirustur. Etkenin solunum sistemini
etkileyen ve sinir sitemini etkileyen tipi olmak üzere 3 serotipi
bulunmaktadır. BHV1 serotipi rhinitis, trakeitis ve ateş, konjuktivitis, süt
veriminde düşme, abort, genital sitemde lezyon ve genç sığırlarda ensefalitise
neden olur ve infectious bovine rhinotracheitis (IBR) olarak isimlendirilir.
Virus genital enfeksiyonlara da neden olduğundan hastalık püstüler
vulvavaginitis ve püstüler balanopostitis (IBR- IPV) olarakta belirtilmektedir.
Solunum sistemi ve göz formu ile genital formunda BHV1 in farklı biyotipleri,
ensefalitisin yaygın şeklinde ortaya çıktığı genç buzağılarda ise bovine herpes
virusun BHV1 den farklı bir tipinin rol oynadığı belirtilmektedir. Etken asit,
ısı ve yağ eriticilerine duyarlıdır, 4 santigrad dercede günlerce,
dondurulduğunda ise yıllarca canlı kalır. Kalabalık barınaklarda hava ile,
seyrek barınaklarda venereal buluşmaya rastlanır.
SEMPTOMLAR
Hastalığın sekonder etkenlerle komplike olup olmadığına göre
değişir. Klinik bulguların şiddetinde genetik faktörlerde rol oynar. Hastalarda
konjuktivitis, solunum sistemi enfeksiyonları, genital sistem enfeksiyonları,
abort, M.S.S. enfeksiyonları ve buzağılarda generalize hastalık bulguları
görülür. Başlıca semptomlar; ani başlayan ateş (40-41.5 derce) konjuktivitis,
rinitis, hipersalivasyon, anoreksi, süt veriminde önemli azalma, hafif
hiperekzitebilite, solunum sayısında artış, dispne, öksürük ve serözden
mukopurulente kadar değişen burun akıntısıdır. Trakea ve larenks mukopurulent
akıntı ile kısmen tıkanmışsa ağzı açık solunum dikkati çeker ve solunum havası
pis kokar. Akciğerlerin oskültasyonunda sert veziküler ses duyulur. Mermede
hiperremi, nazal mukozada önce pistül, sonra difterik plaklar görülür. Gözde
şiddetli konjuktivitis, gözyaşı akıntısı bazen korneal opasite belirlenir.
Genital hastalıklar koital ekzantem olarak
isimlendirilir. Koitustan 2-3 gün sonra ateş, depresyon, anoreksi ve ağrılı
mikturasyon vardır. Bazı hastalarda vulva ödemli ve hiperemiktir. Herpetik
püstüller, nekrotik plak ve ülserler belirlenir. Mukopurulent eksudat gözlenir.
Hastalık belirtileri iki haftada ortadan kalkar. Benzer lezyonlar penis ve
prepusyumda da görülür. Abort gebeliğin son üçte birlik döneminde ve
enfeksiyonun başlamasından yüz gün sonra ortaya çıkar sürüdeki gebelerin % 25’i
yavru atar. Neonatal buzağılarda nadirde olsa solunum sistemi ve sistemik
bulgular şeklinde ortaya çıkar. Hasta buzağılarda iştahsızlık, inkoordinasyon,
koşma, kendi etrafında dönme hareketlerinden sonra depresyon, yere yatma, koma
ve ölüm gelişir. Bu hastalarda BHV5 izole edilmiştir. Enfeksiyonu gebelik
sırasında veya doğumdan hemen sonra alan buzağılarda ateş, iştahsızlık,
rinitis, laringotrakeyitis, depresyon ve solunum güçlüğü, lakrimasyon, yumuşak
damakta yangı ve nekroz, gastrointestinal sistemde ülser ve ishal gözlenir.
TANI VE AYIRICI TANI
Hastalığın salgın özelliğine ve diğer klinik bulgulara
bakılarak konulur. Sürüde ani başlayan solunum sistemi enfeksiyonu salgını,
vajinitis, yavru atımı hastalıktan şüphelenilmesi için yeterli bulgulardır.
Burun ve vajina mukozasında beyaz nekrotik plaklar vardır. Trakeada fibrino
purulent karakterde eksudat vardır. Kesin tanı etkenin lezyonlu bölgelerden,
nazal ve oküler akıntılardan ve vajina veya prepusyumdan alınan örneklerden
izalasyonu ile konulur. Örnekler akut ateşli dönemde alınmalıdır. Ayrıca etken
atık yavruların dokuları, ölen buzağıların karaciğer, böbrek, akciğer ve böbrek
bezlerinden immunfloresan yöntemi ile tanınabilir. Ayırıcı tanıda kurşun zehirlenmesi,
listeriozis, kuduz, Hemophilus somnus septisemisi dikkate
alınmalıdır.
NEKROPSİ
Trakea nukozasında konjesyon, peteşiyel ve ekimotik
kanamalar ve nekrotik odaklar, hemorajik ve sertleşmiş alanlar dikkati çeker.
Yangısel lezyonlara akciğer içindeki hava yollarında nadiren rastlanır. Bazen
plaklar şeklinde püstüler lezyonlar belirlenir. Atık yavrular çabuk dekompoze
olur. Fötusun midesinde nekrotik lezyonlar vardır.
TEDAVİ VE KORUNMA
Hasta hayvanlar izole edilir. Stres şartları varsa
düzeltilir, hastalara sığınabilecekleri gölgelikler sağlanır, önlerinde yem ve
su bulundurulur. Sekonder enfeksiyona karşı erken dönemde antibiyotik
uygulaması ve destekleyici sağaltım uygulamaları yapılır. Korumada atenüye
edilmiş modifiye aşıların kullanımı önerilmektedir. Bu aşıların gebe ineklerde
intra nazal kullanılması gerekir. Paranteral kullanım diğer aşılarla birlikte
kombine olarak kullanılmaktadır.
6.3. SIĞIR, KOYUN VE
KEÇİLERDE RESPİRATORY SYNCYTİAL VİRUS ENFEKSİYONU
ETİYOLOJİ
Etken paramyxoviridaelardandır. Hastalığın morbiditesi
yüksek, mortalitesi % 0-20 arasındadır. Pasif antikorlar buzağıları
hastalıktan korumaz, fakat hastalığın şiddetini azaltır. Sığırlar
hastalığın rezeruvarıdır fakat taşıyıcılık kronik değildir.
SEMPTOMLAR
Hastalık subklinik olarak seyredebilir. Besiye alınan
buzağılarda solunum sistemi bulguları belirgindir. Vücut sıcaklığı 40-42.2
derecedir. Hastalarda depresyon, iştahsızlık, solunum sayısında artış,
akçiğerlerde sertleşmiş veziküler sesler, bazı hastalarda kuru öksürük, hiper
salivasyon, nasal ve lakrimal akıntı vardır. Hastalığın son döneminde dispneye
bağlı ağzı açık solunum görülür. Ayrıca deri altı amfizemi ve intermandibular
ödem ortaya çıkar. Hastaların çoğu kendiliğinden iyileşirken sekonder
enfeksiyon gelişenlerde bulguların şiddeti artar ve sağaltılsa bile ölüm
meydana gelir.
TANI
Tanı virus izalasyonu ve antikor titrasyonu belirlenerek
konur. Virus hastalığın erken döneminde alınan burun swaplarından izole
edilebilir.
NEKROPSİ
Nekropside akciğerlerin antero-ventral loplarında amfizem ve
ödem belirlenir. P. hemolytica’nın sekonder olarak karıştığı hastalarda
fibrinöz plöritiste belirlenir. Sığırlarda atipik intersitisyel pnömoniye yol
açar. Hastalarda suplöral ve intersitisyel amfizem ve
olmaz.
KORUNMA
Hsatalıktan korunmada hayvanlardaki stresin azaltılması
önemlidir. Hastalığa karşı uygulanan aşılamalardan fayda görülmesine karşın
bazen aşı uygulamasından sonra sürüde enfeksiyonun çıktığı bildirilmiştir.
6.4. CONTAGİOSA
BOVİNE PLEURAPNEUMONİA (CBPP)
Sığırların oldukça öldürücü bir bronkopnömonisidir.
ETİYOLOJİ
Etken Mycoplasma mycoides spp. mycoides’dir.
EPİDEMİYOLOJİ
Bulaşma öksürükle çıkarılan enfekte damlaların
inhalasyonuyla meydana gelir. Aktif olgularda idrarda birçok organizma bulunur
ve buluşma idrar damlarının inhalasyonuyla da olabilir. Kapalı barınaklarda
tutulan veya bir yerden bir yere taşınan hayvanlarda bulaşma oranı artar.
Hastalığı atlatan hayvanlar organizmayı yıllarca taşır ve hastalığı bulaştırır.
PATOGENEZ
Hastalık organızmaların bronşiyollerde birikmesinden sonra
başlar. Mycoplasma spp.’nin ekzotoksini vaskülitise neden olur veya immun
mediated tipi reaksiyon meydana gelir.
SEMPTOMLAR
3-6 haftalık inkubasyon periyodunu takiben şiddetli klinik
bulgular ortaya çıkar. Hastalarda solunum yüzlek ve hızlıdır. Ekspiratorik
inleme vardır. Hasta hayvanlar öksürür, sırtlarını kamburlaştırır ve
bacaklarını göğüs kafesinden uzaklaştırırlar. Oskültasyonda başlangıçta plöral
sürtünme sesi daha sonra yaş raller duyulur. Perküsyonda akciğer alanında ağrı
ve mat sesi belirlenir. Burundan mukopurulent bir akıntı vardır. Boğazda ve
gerdanda ödem saptanır. Gebe inekler yavru atar. Genç yavrularda bazen
poliartritis gelişir. Hastaların % 50’si birkaç gün veya üç haftalık sürede
ölürken % 25’i iyileşir ve taşıyıcı olur. Bunların bir kısmında klinik bulgular
da görülmez. Hastalığın morbiditesi % 50-90, mortalitesi % 10-50’dir.
TANI
Hastalığın görüldüğü barınağın şartları ile hastalığın seyri
dikkate alınarak ve klinik bulgulara da bakılarak tanı konulabilir. Komplement
fikzasyon testi, aglütinasyon testi ve intradermal test uygulanarak taşıyıcı
hayvanlar saptanabilir.
NEKROPSİ
CBPP’de fibrinonekrotik bronkopnömoni ve seröfibrinöz
plöritis vardır. Hastalık pasteurellozise bağlı bronkopnömoni ile karışır.
CBPP’de çoğunlukla bir akciğer hastalanır, iki akciğerde hastalandığında
lezyonlar simetrik değildir. Lezyonlar çoğunlukla kaudal akciğer lobuna
yerleşir. Lezyonun kesit yüzeyi mermer görünümündedir.
TEDAVİ
Tylosin, tetrasiklin, eritromisin ve kloramfenikol
kullanılabilir. Tylosin 10 mg/kg dozunda 12 saat arayla 6 kez yapılmalıdır.
KORUNMA
Hastalığın görülmediği ülkelerde test uygulayıp reaktör
olanlar kesime gönderilir.endemik yörelerde duyarlı hayvanlara yıllık
aşılamalar yapılır.
6.5. CONTAGIOS
CAPRINE PLEURAPNEUMONIA (Caprine mycoplasma pneumonia)
Keçilerin ve süt emen oğlaklarda görülen öldürücü bir
hastalıktır.
ETİYOLOJİ
Bir çok Mycoplasma türünün neden olduğu bir
hastalıktır. Mycoplasma mycoides spp. mycoides oğlaklarda yaygın
ölümlere neden olur.
EPİDEMİYOLOJİ
Keçilerde çok bulaşıcı iken, koyun ve sığırlarda bulaşıcı
değildir.Enfeksiyon duyarlı sürülere asemptomatik taşıyıcılarla veya hastalığın
inkubasyon döneminde olan keçilerden girer.Hastalık inhalasyon ile yayılır,
morbiditesi % 100, mortalitesi % 60-100’dür.
PATOGENEZ
Mycoplazma mycoides memede bulunur, fakat bazı
hayvanlarda mastitise yol açarken bazılarında matitisis belirtisi
görülmez.Bulaşmada kulak arkalarının rol oynadığı da düşünülmektedir.
SEMPTOMLAR
Erişkin keçilerde 6-10 günlük inkubasyon periyodunu takiben
40.5 – 41.5 C vücut sıcaklığı, sıkıntılı solunum ve göğüs üstü yatma
semptomları, mastitis, polyartritis ve pnömoni semptomları ortaya çıkar.Son
dönemde ağzı açık solunum, dilin dışarıya uzatılması ve ağızdan köpüklü salya
akması dikkati çeker.Ölüm birkaş gün içinde meydana gelir.Oğlaklarda 2-8
haftalığa kadar klinik bulgu görülmez.Daha sonra hastalık 41.1 – 42.2 C vücut
sıcaklığı ve 12 -14 saate ölüm veya CNS sendromu, opistotonus ve 24-72 saat
içinde ölümün görüldüğü per akut; yada vücut sıcaklığında artış, birçok eklemde
sıcak şişlik ve pnömoni bulguların görüldüğü akut veya sabakut şekilde
seyreder.Hastaların yarısında ekspiratorik solunum sesleri belirginleşmiş ve
solunum sayısı artmıştır.Hasta oğlakların % 80-90’ını ölür ve göğüs üstü yatıp
kalkmazlar.
TANI VE AYIRICI TANI
Klinik bulgulara ve hastalığın seyrine bakılarak tanı
konulur. Hastalarda trombosit sayısında azalma, protrombin ve parsiyel
protrombin zamanında artış ile karakterize koagülopatiye bağlı yaygın trombosis
belirlenir. Kesin tanı etkenin süt, eklem sıvısı, kan, idrar ve dokulardan
izalasyonu ile konur. Klinik bulgu göstermeyenlerin sütünde
bazen Mycoplasma mycoides belirlenir. Klinik ve subklinik olguların
tanısı birçok serolojik yöntemle konulur. Bunlar komplement fikzasyon test,
passive hemaglütinasyon ve enzim linked immunosorbent assay test (ELİZA)
ve lateks slide agglutination testtir. ELİZA testi hastaların tamamında
kesin tanı koydurur, fakat taşıyıcıların tanınması güçtür. Ayırıcı tanıda
caprine arthritis encephalitis (CAE) düşünülmelidir.
NEKROPSİ
Hastalığın akut döneminde ölen hayvanların plöral boşluğunda
küçük fibrin parçalarını içeren temiz saman renkli fazla miktarda sıvı
gözlenir. Akciğerler büyümüştür ve üzerlerikalın sarı fibrinle kaplıdır.
Akciğerlerin kesit yüzü kırmızı, kahve, sarı ve gri renkli lobüllerden
oluşmuş mozaik görünümündedir. Kronik olgularda akciğerlerle torasik duvar
arasında fibröz yapışmalar vardır. Akciğerlerde kuru, beyaz veya sarı renkte
kolay parçalanabilen lezyon bölgeleri ve bunların etrafında fibröz kapsül
bulunur. Oğlaklarda ensık gözlenen belirti fibrinopurulent poliartritistir.
Sürünün yaklaşık yarısında pnömoni vardır. Akciğerlerin bir veya daha fazla
lobunda parça parça diffuz kırmızı renkte serteleşmiş alanlar vardır. Bazen
üzerlerinde fibrinöz eksudat belirlenir. Hastaların yarısında göğüs kafesi
içinde sarı serosanguinöz sıvı belirlenir. Akciğerler ve toraks duvarı arasında
fibröz yapışmalar vardır. Akciğerlerde mikroskobik bronkopnömoni veya
intersitisyel pnömoni bulguları vardır. Ayrıca hastalarda perikarditis,
peritonis, böbrek, dalak ve karaciğer büyümesine rastlanır.
PROGNOZ
Septisemik bulgular gösterenlerde iyileşme oranı düşüktür.
İyileşenlerde daha sonra artritis gelişir. Mastitisli olup iyileşen anneler
hastalığı taşımaya devam ederler.
TEDAVİ
CCPP’nin sağaltımında tylosin tartarat 10
mg/kg ve oxitetrasiklin 15 mg/kg/gün dozunda etkilidir. Tiamulin’in de
etkili olduğu belirtilmektedir.
KORUNMA
Hastalığın önlenmesi için hastalığı taşıyan hayvanların
sürüye girmesinin önlenmesi ve aşılama yapılması gerekir. Sürüye yeni katılacak
olan keçilere iki hafta karantina uygulanmalı ve serolojik testlerde mycoplasma
bulunmadığı belirlenmelidir. İnaktive aşılarla 12 aylık korunma sağlanabilir.
Salgın çıktığında hastalar ve asemptomatik olup enfeksiyon etkenini taşıyanlar
kesime gönderilir. Diğer hayvanlara aşı uygulanır. Sürüye yeni alınacak
dişilerin alındığı sürede oğlaklarda artritis ve pnömoni görülmüyor olmalı ve
işletmeden alınan süt örneği kültürlerde Mycoplasma mycodies izole
edilmemelidir. Satın alınanlar ayrı bölmelerde tutulup, kulak akarı yönünden
sağaltılmalı, süt kültürleri negatif çıkıncaya kadar diğer hayvanlarla temasa
izin verilmemelidir. Ticari aşısı yoktur. Hastalığı kontrol edebilmek
için Mycoplasma mycodies salgınlarında oğlaklarda sistemik
enfeksiyonun ve dişilerde mastitis oluşumunun önlenmesi gerekir. Bunun
için oğlaklara 56 derecede bir saat ısıtılmış keçi sütü, sığır kolostrumu veya
pastörize süt bir ay süreyle verilir. Daha sonra sütten kesilinceye kadar pastörize
süt veya süt yerine geçebilecek maddeler verilebilir. Eklemleri şişen yavrular
itlaf edilir. Sağım hijyenine uyularak hastalığın yayılması önlenir. Herdişi
için ayrı meme kurulama bezi veya kağıt havlu kullanılır. Meme başları organik
iodinli solüsyona batırılır ve kaplar yıkanır. Süt örnekleri Mycoplasma
mycodies bakımından sürekli kontrol edilerek hastalığı taşıyanlar
saptanmaya çalışılır. Hasta keçiler ayrı bölmede tutulur ve enson sağılır veya
itlaf edilir. Kurudan çıkan hayvanların sütlerinin kültürü yapılır, memeleri
elle ayrı sağılır. Daha sonra süt toplama tanklarından aylık kültür muayeneleri
yapılır.
6.6 OVİNE PROGRESSİF
VİRAL PNEUMONİA (Maedi-Visna)
Kuzey Amerika ve Avrupa’da koyunlarda yavaş gelişen virus
enfeksiyonu olarak bilinir. Progressif zayıflama, pnömoni ve memede sertleşmeye
yol açan mastitisle seyreder.
ETİYOLOJİ
Ovine progressif pnömoni virüs
(OvLv) ve Meadi-Visna virus nononkojenik viruslardır. Her
virusun oluşturduğu klinik bulgular ve lezyonların aynı olması nedeniyle ikisinin
aynı hastalık olduğu düşünülmektedir.
EPİDEMİYOLOJİ
Bazı koyun ırkları (Finnish landrace ve texel) bu hastalığa
daha duyarlıdır.Maed – Visna virüs’ün (MVV) bulaşmasında koyun-kuzu ilişkisi,
burun buruna temas veya damlacık yoluyla bulaşma önemlidir.Ayrıca salya, burun
akıntısı, idrar ve dışkı ile bulaşık gıdaların alınmasıda önemli bulaşma
yollarıdır.Kapalı ağıllarda bakılan koyunlarında etkenle temas yoğun olduğundan
lezyon gelişimi ve serumda antikor şekillenmesi hızlı olur.Kuzularda bir
yaşında seropozitiflik ve klinik bulgu belirlenir.
PATOGENEZ
OvLv vücuda ağız yada solunum yoluyla girer.Enfeksiyon
monosit/makrofaj hücrelerine yerleşir.Bu hücrelerle akciğer, lenf yumruları,
choroid plexus, dalak, kemik iliği, meme bezi ve böbreklere ulaşır.Virüs
humaral ve sekunder immuniteye rağmen konakta kalabilir.
SEMPTOMLAR
Koyunlarda OvLv’nun neden olduğu hastalıkta klinik bulgular
ilerleyici karakterde zayıflama, solunum güçlüğü, memede sertleşmeye yol açan
mastitis, parezis, kronik nonspuratif artritis ve vaskülitisdir.Genellikle 2-3
yaşında olan koyunlarda görülse de her yaştaki koyunda ortaya
çıkabilir.Hastalığın erken belirtisi iştahın iyi olmasına karşın zayıflamanın
ortaya çıkmasıdır.Progressif pnömoninin klinik bulguların egzersiz intolerans,
taşipne, expiratorik dispne, ağzı açık soluma ve nadiren kuru öksürüktür.Vücut
sıcaklığında yükselme ve prulent burun akıntısı, sekunder bakteriyel pnömoninin
geliştiğini gösterir.Ölüm ilk klinik belirtilerin görülmesinden sonraki 6-12 ay
içerisinde anoreksi veya sekunder bakteriyel enfeksiyonlardan kaynaklanır.
TANI VE AYIRICI TANI
Klinik bulgular, antibiyotik sağaltımına yanıt alınamaması
ve serolojik test sonuçlarına bakılarak tanınır.OPP’nin erken döneminde
lenfozitis, ileri dönemde hafif hipokromik anemi ve hipergammaglobulinemi
belirlenir.Tanıda agar jel immun diffuzyon (AGID) enzim-linked immunosorbent
assey (ELIZA) testi ve indirek immun floresan (IFAT) kullanılmaktadır.
AGID testi basit olduğu için eradikasyon çalışmalarında
kullanılmaktadır.ELIZA testi daha duyarlıdır ve AGID testinden daha çabuk sonuç
alınan bir testtir.Antikorların AGID testi ile belirlenmesi enfeksiyonun
başlamasından 6 ay sonra belli olur.Bazen bu süre yılları alabilir.Enfekte
olmamış yavrulara annelerden geçen pasif antikorlar 6 aylık civarında tamamen
ortadan kalkar.AGID’ın negatif sonuç vermesi hastalığın bulunamadığına veya
oluşan antikor düzeyinin düşüklüğüne bağlıdır.Pozitif AGID sonucu enfeksiyona
işaret eder.Fakat bu bulguyu klinik durumla ilişkilendirmek güçtür veya hastalığın
OvLv enfeksiyonu olduğunu ispat etmez.Kesin tanı virüsün izolasyonu ile
konulursa da izolasyon uzun zaman alır ve pahalı bir yöntemdir.
Ayırıcı tanıda P.hemolytica’nın neden olduğu kronik
bronkopnömoni, psodotüberkülozisin neden olduğu pnömoni, koyunların pulmoner
kasinomu, verminöz pnömoni,akciğer ve lenf yumrularında apse oluşumu göz önünde
tutulmalı, hastaların göğüs radyografisi çekilmeli, trakeal yıkama sıvısı
kültürü ve Bearmann tekniği ile dışkı muayenesi yapılmalıdır.Sürü problemi
olduğunda nekropside makroskobik bulgular tanının konulmasına yardımcı olur.
NEKROPSİ
OPP enfeksiyonunda lezyonlar akciğerler, bölgesel lenf
yumruları, beyin, eklemler, meme başlarında ve kan damarlarında gelişir.Göğüs
boşluğunda kollabe olmamış ve üzerinde kosta izleri bulunan akciğerler
vardır.Akciğerler ağırdır ve rengi pembe kahve renkten gri- maviye kadar
değişir.Anterikor ventral loblarda sekunder bakteriyel pnömoni
gelişir.Trakebronşiyal ve mediastinal lenf yumruları büyümüştür.Histolojik
muayenede diffuz infoproliferatif pnömoni gelişir.
TEDAVİ
OPP’nin sağaltımı yoktur.Sekunder bakteriyel pnömoniye karşı
antibiyotikler kullanılabilir.
Koyunların çoğu klinik belirtilerin görülmesinden sonraki
bir yıl içinde olur.
KORUNMA
OPP enfeksiyonunun sürüden eradikasyonu güçtür.Kontrol için
birinci metotta hayvanlardan yıllık olarak antikor aranır, seropozitif olanlar
ve bunların bir yaşından küçük yavruları sürüden ayrılır.Sürüye yeni koyun
ilave edileceğinde seronegatif hayvanlar ayrılır.Yıllık olarak yapılan
testlerden peş peşe ikisinde seronegatif sonuç elde edilirse sürüde hastalık
yoktur demektir.İkinci metotta yavruların annelerin emmesine izin verilmez ve
yavrular sığır sütü ile beslenerek izole halde büyütülürler.Hastalıksız sürüye
hasta koyun ve keçiler katılmaz ve hastalarla temas etmiş ekipmanların girmesi
yasaklanır.Bu metotta da yıllık serolojik testler yapılır.
6.7. OVINE PULMONARY
CARCINOMA (Sheep pulmonary adenomatosis,)
Avustralya hariç dünyanın her bölgesinde sporadik veya
endemik şekilde görülen bulaşıcı bronkoalveolar karsinomadır.
ETİYOLOJİ
Ovine pulmonarycarcinoma’nın (OPC) etkeni rotavirüstür.
Deneysel çalışmalarda doğumdan beş haftalığa kadar olan kuzuların
hastalığa daha duyarlı olduğu belirlenmiştir.
Doğal olaylarda bulaşmanın neonatal dönemde olduğundan
şüphelenmektedir.Kapalı ağıllarda bulaşma hava yoluyla veya respiratorik
sekretle bulaşık su veya gıdanınalınmasıyla oluşur.Enfekte sürülerde yıllık
morbitide % 2’dir.Ölüm kaçınılmazdır.
SEMPTOMLAR
OPC 1-4 yaşındaki koyunları etkiler.Klinik olarak ilerleyici
kilo kaybı, egzersiz, intolerans, taşipne, dispne, ara sıra öksürük,
oskültasyonda sert veziküller ve sürtünme sesleri algılanır.Hastalar arka
ayaklarından tutlup havaya kaldırıldıkları zaman burunlarından sulu akıntı
gelir.İştah ve rektal vücut sıcaklığı normaldir.Hastalar klinik bulguların
belirlenmesinden birkaç hafta – ay içinde ölür.
TANI VE AYIRICI TANI
Tek labaratuar bulgusu hipergammaglobulinemidir.OPC ve OvLv
enfenksiyonlarının birlikte etkili olduğu görülmüştür.Ayrıca tanıda OPP, kronik
baktriyel pnömoni ve paraziter pnömoni dikkate alınmalıdır.
NEKROPSİ
Akciğer normalden 2-3 kat büyümüştür.Bir veya iki akciğerin
kraniyoventral kısmında sert ve gri bir kitle görülür.Baze de tüm akciğer dokusunda
yaygın olarak 1-3 cm çapında gri tümör nodülleri saptanır.Sekunder bakteriyel
enfeksiyon bulguları var olbilir.Hava yollarında OPC’nin karakteristik özelliği
olan temiz köpüklü bir sıvı vardır.Bölgesel lenf yumruları büyümüş olabilir.
TEDAVİ
Hastalığın sağaltımı yoktur. Sekunder bakteriyel
enfeksiyonlara karşı antibiyotik kullanılması yaşam süresini uzatabilir.
KORUNMA
Ölüm öncesi testler hastalığın tanısını koymada yetersiz
kalacağından hastalığın kontrolü güçtür.Hastalığın belirlendiği bölgedeki tüm
koyunlar kesime gönderilerek ada ülkelerinde hastalık tamamen ortadan
kaldırılır.
6.8. MİKOTİK PNÖMONİ
(Micotik pneumonia)
Sığırlarda Coccidioides immitis, Aspergillus spp.,
Histoplazma capsulatum, Candida albicans’ ın neden olduğu pnömoniler
nadiren de olsa görülür.
Koksidiyoidomikozis, genellikle sığırlarda görülür.Koyun ve
keçilerde seyrek olarak rastlanır.Hastalarda kronik öksürük ve zayıflama
görülür.Ayırıcı tanıda tüberkülozis ve kazeöz lenfadenitis dikkate
alınmalıdır.Pulmoner kitlelerin belirlenmesinde radyografinden
yararlanılır.Tanı kültür, histolojik muayene, intra dermal tesler ve komplement
fikzasyon testi ile konur.Organizma toprakta bulunur.Etkenin hayvandan hayvana
veya hayvandan insana bulaşması zordur.Fakat önemli bir zoonoz hastalıktır.Esas
lezyon bronşiyal ve mediastinal lenf yumrularında kremimsi yapıda içeriği olan
granülomların oluşmasıdır.Sağaltımı yoktur.Barınak içerisindeki tozun
azaltılması hastalığın insidesini düşürür.
Aspergillozis, kapalı barınaklarda meydana gelen uzun süredir
antibiyotik veya steroid kullanılanlarda, immunsubresyon gelişenlerde ve kronik
hastalıklara yakalananlarda ortaya çıkanbir hastalıktır.Akut formda fibrinöz
pnömoni, ateş, dispne, taşipne, öksürük, nazal akıntı, inleme ve kısa sürede
ölüm görülür.Subakut ve kronik formlarda anoreksi, ağırlık kaybı ve hafif
respiratorik bulgulargörülür.Ayırcı tanaı için enzootik pnömoni, tüberkülozis
ve akciğer nematodiyazisi dikkate alınmalıdır.Tanının konulması için
radyografi, transtrakeal yıkama sıvısının muayenesi, histolojik bulgular ve
lezyondan kültür yapılması gerekir.Akut olgularda fibrinöz plöropnömoni,
subakut ve kronik olgularda ortasi nekrotik karakterde olan sınırlı granülomlar
belirlenir.Sağaltım etkisizdir.Sağaltımda nystatin, amphotercin B ve ketoconazol
denenebilir.
Histoplazmozis, ruminantlarda nadirdir.Polisistemik bir
hastalıktır.Kronik zayıflama, dipsne, ishal ve deri altında yaygın
ödemoluşur.Tanı için intradermal hipersensitivite testi, kültür ve histolojik
muayene bulguları yararlı olur.Hastalarda asites, karaciğer büyümesi, bağırsak
ödemi, akciğerlerde anfizem, ödem ve apse oluşumu dikkati çeker. Sağaltımı
yoktur.
Pulmoner kandidiyazis, besi işletmelerinde salgın şekilde
ortaya çıkar.Kronik pnömonitis, şiddetli solunum güçlüğü ve vücut sıcaklığında
hafif artış, mukoprelent ve içinde kahve renkli izler bulunan burun akıntısı,
ishal ve mermede kabuklanma ile lakrimasyon vardır.
Ayırıcı tanıda IBR, BVD ve bakteriyel pnömoniler dikkate
alınmalıdır.Kesin tanı smearve kültürlerde mantar benzeri organizmaların
belirlenmesi ile konur.Akciğerlerde sertleşme ve apse oluşumu belirlenir.
Zigomikozis, fikomikozis ve mukormikozis, ruminatlarda
nadir görünen fırsatçı bir hastalıktır.Akciğer, mide, karaciğer, beyin ve lenf
sistemini etkileyen sistemik fungal anfeksiyonudur.Hastalarda taşipne, dispne,
nazal akıntı, vücut derecesinde yükselme ve anoreksi
belirlenir.Pulmonerlezyonlae fibrinli pnömoni, akciğerlerde sertleşmiş,
ağırlaşmış renk değişikliği gösteren nemli ve lezyonlu alanlar
belirlenir.Tanıda histolojik bulgular yaralı olur.
6.9. TÜBERKÜLOZ
(Tuberculosis)
Tüberkülozis mycobacterium türü asit fast organizmaların
neden olduğu bir kronik enfeksiyondur.Hastalık tüberkül denilen nodüllerin
oluşmasıyla karakterizedir.Tüberkülozis bazen akut seyir izler.
ETİYOLOJİ
Tüberkülozis sığır ve keçilerde sıklıkla Mycobacterim
bovis tarafından oluşturur.Koyunlar kısmen
dirençlidir.M.avium ve M.tuberculosis klinik belirtiye nadiren
yol açarlar.Etken sporlu olmamasına karşın ısıya, kuraklığa ve dezenfektanlara
orta derecede dirençlidir.Direk güneş ışığında kolayca yıkımlanırken nemli,
ılık ve korunaklı ortamda haftalarca canlı kalabilir.
EPİDEMİYOLOJİ
Hastalık dünyanın her yerinde görülmektedir.Sığırlarda
ortaya çıkması insan sağlığı açısından olduğu kadar verim kaybına yol açması
bakımından da önemlidir.Testlere pozitif cevap veren hastaları % 90’ında
tüberküloz lezyonu respiratorik nodüllerde bulunur.Fakat kesime gönderilen
hayvanların ancak % 1-2’sinden akciğerlerde lezyona rastlanır. Bu hayvanlar
etkeni dışarı atmazlar ve hastalığı bulaştırmazlar. Solunum yoluna ait lenf
yumrularına lezyonu bulunan sığırların % 70’inde küçük akciğer lezyonlarına
rastlanır ve bunların % 19’unda trakeal mukusda M.bovis belirlenir.Bu
nedenle tübörküloz lezyonu bulunan tüm sığırlar potansiyel bulaştırıcıdır.Etken
dışkıda 6-8 hafta enfektif kalır.Suda 18 gün atıldır.Kapalı barınak sistemi ve
kalabalık ortam yayılması oranını artırır.Enfekte hayvanlar enfeksiyon
kaynağıdır.Etken expirasyon havası, balgamla karışık salya, dışkı, idrar vajina
ve uterus akıntısı, semen ve drene olan lenf yumrusu akıntısıyla dışarı
atılır.Enfekte semen veya suni tohumlama malzemesi ile enfekte süt sağım
maddelerinin kullanılması hastalığın diğer bulaşma yollarıdır.Vücuda kapalı
ahırlardaki ruminantlarda genellikle solunum sistemi, merada bakılan sığırlarda
ise sindirim sistemi yoluyla girer.Enfekte süt buzağıların hastalanmasında
önemli etkendir.Lezyon bağırsak duvarında, mezenterik lenf yumrularında,
karaciğer ve dalakta görülür, akciğerler sekunder olarak enfekte olur.Etkanin
koidus sırasında buluşmasıyla intrauterin enfeksiyon meydana gelir.Hastalığın
bulunduğu yörede yetiştirilen koyun sürülerinde hastalığa % 5 oranında
rastlanır.M.bovis’e karşı sığır ve keçiler çok duyarlı koyunlar ise oldukça
duyarlıdır.
PATOGENEZ
Hastalık vücutta primer kompleksin oluşumu ve primer
kompleks sonrası yayılım olmak üzere iki devrede yayılır.Akciğerlerde küçük
nekrotik granülom olşur.Bu oluşum bağırsakta daha seyrektir.Organizma bu
odaktan lokal lenf yumrularına (bronşiyal, mediastinal, farengeyal ve
mezenterik) girer.Burada nekroza yo açar. Etrafları mononüklear hücrelerle
sarılı granülomlarla çevrilir.Buna primer komplex denir.Buradan diğer organlara
yayılır ve diffuz milier tüberkülozis meydana gelir.Lezyonlar sınırlı nodüller
şeklindedir. Karaciğer etkenin en sık yayıldığı organdır.Etkenin dokulara
endojen veya ekzojen olarak tekrar oluşması sonucu lenf yumrularında lezyonun
bulunmayabileceği kronik organ tüberkülozisi gelişir.
SEMPTOMLAR
Klinik bulgular lezyonun yerleim yerine göre değişirse de
hastalık ilerleyici karakterdedir ve toksemi nedeniyle hastalarda halsizlik
zayıflama görülür, ölüm kaçınılmazdadır.M.bovis’in neden olduğu hastalıkta
klinik bulgular belirgin değildir.Çoğu hayvan klinik belirti göstermez. Fakat hastalığı
diğer hayvanlara veya insanlara bulaştırma riski vardır.Hastalarda kronik
ağırlık kaybı, değişken iştah, vücut sıcaklığında zaman zaman yükselme
tüberkülozisden şüphelenilmesinde yol açar.Belirtiler doğum sonrası
şiddetlenir.Diğer klinik bulgular hastalığın yerleştiği organa göre
değişir.Enfeksiyon solunum sistemine yerleştiğinde yaş ve hafif öksürük
vardır.Öksürük sabahları ve soğuk havalarda ortaya çıkar ve farenksin
palposyonu veya ekserzisle kolayca ortaya çıkarılabilir.Hastalığın son
döneminde dispne ve taşipne belirlenir.oskültasyonda sert veziküler sesler,
sürtünme sesi ve granülomun şekillendiği bölgede afoni dikkati çeker.Afoni
belirlenen bölgenin perküsyonla muayenesinde mat ses belilenir. Tüberkülozisde
pleurada lezyon meydana gelse de plöritissemptomu ve effüzyon ortaya çıkmaz.
Mediastinal lenf yumrularında büyüme rumende şişiliğe neden olur. Baraklarda
oluşan ülser nedeniyle ishal meydana gelir. Mezenteriyal lenf yumrularında
büyüme barsaklarda pasaj bozukluğuna ve obstrüksiyona yol açar. Retrofarengiyal
lenf yumrularında yutkunma güçlüğüne, hırıltılı solunuma ve salivasyona neden
olur. Hastalığa ait lezyonlar nadiren periferal lenf yumruları, reprodüktif
sistem ve meme bezlerinde de görülür. Meme bezinin enfeksiyonu buzağılara
bulaşma ve insan sağlığı açısından önemlidir. Hastalık önce meme bezinin üst
yarısına yerleşir ve meme dokusu sertleşir, sonra diğer doku kısımlarına
yayılır. Bu arada lenf yumrusu da şişer.
Koyun ve keçilerde en sık olarak bronkopnömoni görülür.
Keçilerde barsak ülseri, ishal ve lenf yumrularında büyümeye rastlanır.
Hastalık yavaş iyileşir. Yavru keçilerde hastalık hızlı seyreder ve ölüme yol
açar. Ayırıcı tanıda kronik supuratif pnömoni, Actinomyces pyogenes’in
neden olduğu apseler,Corynebacterium pseudotuberculozis’in neden olduğu kazeöz
lenfadeitis ve mikotik pnömoni dikkate alınmalıdır. Bu hastalıkta ortaya
çıkan farengeyal lezyonlar farengeyal travma, apse, lenfosarkom ve diğer
tümörler ile kuduz, botilismus, aktinobasiilozis, nekrotik larengitis, larengeyal
apseler, travma, ödem, paralizis ve tümörlerden ayırt edilmelidir.
TANI
İntradermal tüberkülon testi rutin olaral kullanılan tek
testtir.Bunu için memeli tüberkülin purifiye protein derivesi 0.1 ml olarak
kuyruk kaidesine veya vulvanın mukokutanöz bölgesine deri içi enjekte
edilir.Test sonucu 72+6 veya 72-6 saat sonra negatif, şüpheli veya reaktif
olarak değerlendirilir.Diğer bir uygulamada boynunun aynı bölgesine 12 cm
arlıkta mamalian ve avian tüberkülin 0.1 ml interadermal uygulanır.Sonuç 72
saat sonra deri kalınlığı ölçülerek değerlendirilir.Diğer bir uygulamada
tüberkülin deri altı veya i.v. uygulanır ve 4-8 saat içinde ortaya çıkan vücut
sıcaklığındaki yükselme (40 C) pozitif cevabı gösterir.Stormont testinde
intradermal test 7 gün arayla aynı bölgeye uygulanır.İkinci uygulamadan 24 saat
sonra deri kalınlığındaki artiş 5 mm ve daha fazla ise sonuç
pozitiftir.Tüberkülin uygulandıktan sonra 12 gün lokal duyarlılık artışı
meydana gelir.Daha sonra 6 ay kadar süren hiposensitizasyon oluşur.Bu nedenle
testin tekrarları ya ilk uygulamadan en geç 10 gün önce yapılmış olmalı
veya 60 gün sonra yapılmalıdır.İneklerde doğumdan hemen sonra ve 4-6 hafta
sonrasına kadar süren hiposensitizasyon görülür.İlerlemiş akciğer lezyonu
bulunan hastalar anerjiktir ve enfeksiyonu aldıktan sonra 6 haftadan az süre
geçmiş olanlarda reaksiyon meydana gelmez.Yanlış pozitif reaksiyonlar insan
veya kanatlı tüberkülozisi, paratüberkülozis, saprofitik Micobacterium
spp. veya Nocardia spp. enfeksiyonlarda ortaya çıkar.Radyografide
pulmoner kitleler belirlenebilir.Nazal eksudat, trakeal mukus veya lezyondan
yapılan kültür ve histolojik muayene bulguları tanıyı kesinleştirir.
T.C. Gıda Tarım ve Hayvancılık Bakanlığı Veteriner İşleri
Genel Müdürlüğü’nün 3.10.1978 tarih ve 12 sayılı sığır tüberkülozu
yönetmenliğinin 13. maddesine göre tüberkülozis testinin uygulanması şöyledir:
Test için PPD (prufiye protein derivaties) mammalian ve PPD avian tüberkülinler
doğumdan 15 gün öncesine ve buzağı 15 günlük olduktan sonra ve daha
büyüklerden 0.1 ml deri içi kullanılır.
A. Uygulama için baş ile omuz arasında alt ve üstten
bir el genişliği uzaklıkta ve 12 x 6 cm bölgenin kılları kırpılır.
B. El ile deriye kıvrım yapılarak deri kalınlığı
kırpılan yerin 2 farklı yerinde kompasla ölçülerek kaydedilir.
C. Enjeksiyon yerinde deride mercimek büyüklüğünde bir
şişlik oluşması gerekir. Aksi takdirde uygulama diğer boyun derisinde
tekrarlanır.
Test sonucu 72 saat sonra okunur. Bunun için deride lokal
reaksiyon (ağrı, duyarlılık, sıcaklık ve şişlik) araştırılır ve deri kalınlığı
ölçülür. Deride 3 mm’ye kadar olan kalınlaşma menfi, 3-4 mm’ye kadar olan
kalınlaşma şüpheli, 4mm ve daha fazla kalınlaşma ise müspet olarak
değerlendirilir.
PPD mammalian ve PPD avian uygulama sonuçlarının
değerlendirilmesi ve verilecek karar aynı yönetmeliğin 15. maddesinde şöyle
belirtilmektedir:
A. Her iki tüberküline de müspet reaksiyon aldığında;
a) Mammalian tüberkülin
uygulanan yerdeki deri kalınlaşması avian tüberkülin uygulanan yerdeki deri
kalınlaşmasından daha fazla ise;
1. İki deri kalınlaşması
arasındaki fark 4 mm veya daha fazla ise hayvan tüberkülozlu kabul edilir.
2. İki deri kalınlaşması
arasındaki fark 4mm’den az ise hayvan tüberkülozdan şüpheli kabul edilir.
b) Her iki deri
kalınlaşması eşit ise hayvan tüberkülozdan şüpheli kabul edilir.
c) Avian tüberkülin uygulanan
yerdeki kalınlaşma mamalian tüberkülin uygulanan yerdeki kalınlaşmadan daha
fazla ise hayvan paratüberkülozdan şüpheli kabul edilir.
B. Mammalian tüberküline müspet, avian tüberküline şüpheli
reaksiyon alındığında;
a) İki deri kalınlaşması
arasındaki fark 4 mm veya daha fazla ise hayvan tüberkülozlu kabul edilir.
b) İki deri kalınlaşması
arasındaki fark 4 mm’den az ise hayvan tüberkülozdan şüpheli kabul edilir.
C. Mammalian tüberküline müspet, avian tüberküline
menfi reaksiyon alındığında ;
a) İki deri kalınlaşması
arasındaki fark 4mm veya daha fazla ise hayvan tüberkülozlu kabul edilir.
b) İki deri kalınlaşması
arasındaki fark 4mm’den az ise hayvan tüberkülozdan şüpheli kabul edilir.
D. Mammalian tüberküline şüpheli, avian tüberküline
müspet reaksiyon alındığında hayvan paratüberkülozdan şüpheli kabul edilir.
E. Her iki tüberkülin uygulamasına da şüpheli reaksiyon
almışsa;
a) Mamalian tüberkülin
uygulanan yerdeki deri kalınlaşması avian tüberkülin uygulanan yerdeki deri
kalınlaşmasından daha fazla ise hayvan tüberkülozdan şüpheli kabul edilir.
b) Her iki deri kalınlaşması
eşit ise yani fark sıfır ise hayvan tüberkülozdan şüpheli kabul edilir.
c) Mammalian tüberkülin
uygulanan yerdeki deri kalınlaşması avian tüberkülin uygulanan yerdeki deri
kalınlaşmasından daha az ise hayvan paratüberkülozdan şüpheli kabul edilir.
F. Mammalian tüberkülin uygulamasına şüpheli, avian
tüberkülin uygulamasına menfi reaksiyon alınmışsa hayvan tüberkülozdan şüpheli
kabul edilir.
G. Mammalian tüberkülin uygulamasına menfi, avian
tüberkülin uygulamasına müspet reaksiyon alınmışsa hayvan paratüberkülozdan
şüpheli kabul edilir.
H. Mammalian tüberkülin uygulamasına menfi, avian tüberkülin
uygulamasına şüpheli reaksiyon alınmışsa hayvan paratüberkülozdan şüpheli kabul
edilir.
İ. Her iki tüberkülin uygulamasına da menfi reaksiyon
alınmışsa hayvan tüberküloz ve paratüberküloz yönünden menfi kabul edilir ve
sürüye iade edilir.
Buna göre;
1. Tüberküloz müspet kabul
edilenler Hayvan Sağlık Zabıtası Kanunu ve Nizamnamesi esasları dahilinde işlem
yapılarak kesime tabi tutulurlar ve hastalık ilgili makamlara ihbar edilir.
2. Tüberkülozdan şüpheli
olanlar izole edilirler ve iki ay sonra PDD mammalian ve PPD avian tüberkülin
uygulamasına tabi tutulurlar. Sonuçlar şöyle değerlendirilir;
A) Kalınlaşma her iki uygulama yerinde
3mm’den az ise hayvan tüberküloz ve paratüberkülozdan salim kabul edilir.
B) Mammalian tüberkülin uygulanan yerdeki
deri kalınlaşması 3 mm veya daha fazla olduğunda; mammalian tüberkülin
uygulanan yerdeki deri kalınlaşması avian tüberkülin uygulanan yerdeki deri
kalınlaşmasından daha fazla ise veya eşitse hayvan tüberkülozlu kabul edilir.
C) Mammalian tüberkülin uygulanan yerdeki
deri kalınlaşması avian tüberkülin uygulanan yerdeki deri kalınlaşmasından daha
azsa havyan paratüberkülozdan şüpheli kabul edilir ve izolasyona devam edilerek
paratüberkülozla ilgili madde uygulanır. Buna göre son test uygulamasından 2 ay
sonra hayvandan kan alınarak serolojik kontrol için Ankara Etlik Veteriner
Kontrol ve Araştırma Enstitüsü’ne gönderilir. Ayrıca boynun diğer tarafına deri
kalınlığı ölçüldükten sonra 0.1 ml, deri içi PPD johnin uygulanır. Uygulamadan
72 saat sonra serolojik veya PPD johnin uygulamalarından biri dahi müspetse
hayvan paratüberkülozludur denir. Bu testler şüpheli çıkarsa hayvanlar iki ay
daha izole edilip aynı testler tekrarlanır. Sonuçlar müspet veya şüpheli ise
hayvan para tüberküloz müspet, her iki uygulamada menfi ise
paratüberküloz menfidir denir. Bu hayvanlarda daha önce belirlenen müspet
veya şüpheli reaksiyonlar kuş tipi tüberkülozis veya aspesifik mikrobakteri
enfeksiyonlarına yorumlanabilir.
Tüberkülozlu hayvan tespit edilen sürülere iki ayda bir veya
yılda bir tüberkülin testi yapılır. Sonuç menfi ise sürü 6 ayda bir aynı
uygulamadan geçirilir.
NEKROPSİ
Tüberküloz granülomları kapsüllü, kalın sarı-turunç renkli
kremimsi kazeöz irin içeren ve kalsifiye olabilen özelliktedir. Her lenf
yumrusunda veya bir çok organda bulunabilir. Özellikle akciğer, karaciğer,
bronşiyal, mediastinal veya mezenterik nodlarda görülür. Bu lezyon koyun
keçilerdeki kazeöz lenfadenitisten ayırt edilmelidir.
TEDAVİ VE KORUMA
Bir çok ülkede hastalar sağaltılmaz kesime gönderilir.
Sürüler her 3 yılda bir testlerle kontrol edilir. Reaktif bulunan hayvanlar
sürüden ayırılır ve kesime gönderilir veya itlaf edilir. Reaktif hayvanların
çıktığı sürüler izlemeye alınır ve 60 gün arayla testte şüpheli bulunanlara
tekara test uygulanır veya test gönderilir. Peş peşe iki test uygulanıp negatif
sonuç alınan 24 aylığın üzerindeki sığırlar ve 12 aylığın üzerindeki keçilerin
bulunduğu sürüler enfeksiyonun bulunmadığı sürü özelliğini kazanır. Bu bölgede
5 yıl tüberkülozis bulgusuna rastlanmazsa bölgede tüberkülozis yoktur denir.
6.12 DİĞER ENFEKSİYÖZ
HASTALIKLAR
Sığır, koyun ve keçilerde Parainfluenza virus tip 3
(PI3) enfeksiyonunda etken paramyxovirus ailesindedir. Hastalığa koyun ve
keçilerde sık rastlanır. Ayrıca sütten yeni kesilmiş ve besiye alınmış
buzağılarda da enfeksiyona yol açar. Diğer virus P.
multocida predispozisyon neden olur. PI3 enfeksiyonu kalabalık
barınaklarda daha hızlı yayılır vediğer respiratorik hastaların başlamasında
önemli rol alır. Komplike olmamış enfeksiyonda klinik bulgular hafiftir veya
hastalık subklinik seyreder. Başlıca klinik bulgular ateş, öksürük,burun ve göz
yaşı akıntısı, solunum sayısında artış ve sesli solumadır. Sekunder enfeksiyon
geliştiğinde bulguların şiddeti artar ve ölüm meydana gelir. Nekropside sadece
PI3 virusunun neden olduğu enfeksiyonda postmortem bulgular nadir görülür.
Solunum sistemi mukozalarında hiremi, solunum sistemine yakın lenf yumrularında
şişlik ve hafif pnömoni bulguları görülür.
Respiratory bovine coronavirus enfeksiyonu doğumdan
sonraki ilk dört hafta içinde olan buzağılarda görülür. Hastaklık
multifaktöriyel nedenlerden ve bir çok enfeksiyon etkeninin birlikte
bulunmasıyla meydana gelir.Hastalarda ishal belirgindir.Ayrıca pnömoenteritis
bulgusu olarak seromükozburun akıntısı, solunum sayısında artış ve öksürük
gözlenebilir.En önemli semptom gastroenteritisdir.Yaşları 2-4 aylık olanlara
seromüköz burun akıntısı ve öksürük görülürken ishal ve başka klinik bulgular
ortaya çıkmaz.Yaşları 5-13 ay arasında olanlarda solunum sistemi enfeksiyonu
bulguları daha şiddetlitlidir.Bu hastalarda burun akıntısı, solunum sayısında
artışın yanı sıra hastalık şiddetli seyrettiğinde ateş de ortaya çıkar.İshal
genellikle görülmez.Hastalık kış mevsiminde ortaya çıkar ve hızlı yayılır.Bu
nedenle hastalığa sığırların kış gribi de denilmektedir.Nekropside supuratif
fibrinöz pnömoni, intersitisyel pnömoni ve bronkopnömoni
belirlenmeştir.Hastalık ELISA ve immunofloresan test kullanılabilir ve
tanılabilir.Nekropside supuratif veya fibrinöz bronkopnömoni, olgularına
rastlanmaktadır.
Caprine artritis- ensefalitis (CAE)hastalığında etken
bir lentivirus olup siynoviyal aralıkta, meme bezlerinde, beyin ve akciğerlerde
yangıya neden olur. Akciğer yangısı intersitisyel tiptedir ve koyunlardaki
progressif pnömoniye benzer. Pnömonili olgularda dispne ve zayıflama da
görülür. Hastalık anneden yavruya kolosturum ve sütle olur. Erişkinler arasında
kontak buluşma laktasyon dönemi dışında olmaz. Klinik olarak karpal eklemlerde
şişlik, mastitis, meme dokusunda yaygın şişlik ve sertlikler, zayıflık,
kılların kaba ve karışık oluşu ve yürüyüş anormalliği belirlenir. Ensefalitis
formunda 1-5 aylıklarda aşağıdan yukarıya doğru ilerleyen paralizis, göğüs üstü
yatma, iştahın normal oluşu, ateşin olmayışı, hiperekzitebilite, başın geriye
doğru bükülmesi, boynun yana bükülmesi, ayakların çırpınması ve intersitisyel
pnömoni belli başlı semptomlardır. Tanı serolojik test sonuçlarına ve klinik
bulgu ve hastalığın seyrine göre konulur. Korunma için hastalığın çıktığı
yetiştirmelerde yavrular annrlerinden ayrılır, annelerinin sekretleriyle
temaslerı kesilir. İnek sütü veya sağlıklı başka keçilerin sütüyle beslenir
veya enfekte sütler 56 derecede 1saat ıstıldıktan sonra verilir. Serolojik
olarak pozitif çıkan keçiler sürüden çıkarılır.
Chlamydia psittace’nın neden olduğu hastalıkta pnömoni,
hafif, enteritis, abort ve genital enfeksiyonlar görülür. Klinik olarak
depresyon, ateş, nazal akıntı, kuru öksürük, dispne veishal vardır. Ayırıcı
tanıda İBR, PI3, BVD, RSV, ve ADVenfeksiyonları ile Mycoplasma pnömonisi ve
pastörellozis gibi bakteriyel pnömoniler göz önünde tutulmalıdır. Tanı etkenin
burun akıntısı, trekea ve akciğerlerden izolasyonu, enfekte dokuda inkülizyon
cisimlerinin belirlenmesi ve serumda floresent antikor testi veya komplement
fikzasyon testi yapılarak konur. Hastalarda bronkopnömoni, bronşlarda
kalınlaşma, mediastinumda ödem ve eksudat dikkati çeker. Sağaltımda
tetrasiklinler 11 mg/kg dozunda 5 gün süreyle kullanılabilir.
Pulmoner listeriozis, Listeria monocytogenesis tarafından
oluşturulan ensefalitis, abort, septisemi, konjiktivitis ve mastitisin
yanı sıra pulmoner enfeksiyona da neden olur. Besideki hayvanlarda
görülen atipik pnömoniye benzer. Hastalık damızlıklarda veya et için
beslenenlerde perakutan kroniğe kadar değişen seyirdedir. En sık görülen şekli
akut olanıdır. Başlangıçta depresyon, neşesizlik, sürüden ayrılma, vücut
sıcaklığında artış, salivasyon, yürüme isteksizliği, egrersiz intolerans ve
ishaldir. Bazı hayvanlarda tedirgin görülür. Hastalık diğer bakteriyel
nedenlipnömonilerle karışır. Pulmoner form ayrı olarak ortaya çıkabilir veya
CNS’e ait nörolojik bulgular veya konjuktivitis buluguları ile birlikte
görülebilir. Ayırıcı tanıda patörellozis veya Hemophilus
somnus pnömonisi gibi bakteriyel pnömoniler dikkate alınmalıdır.Hastalık
hayvanların besiye alınmasından sonraki 60 gün içinde ortaya çıkar.Etken
solunum yoluyla alınır.Etken her yerde bulunsa da silaj esas kaynak olarak
düşünülmektedir.
Lezyon jeneralize intersitisyel pnömoni ve birçok odaklar halinde
gelişen bronkopnömoniden oluşur.Sertleşmiş lobüller tipik koyu kırmızı renkte
ve büzüşmüş şekildedir.Akut olgularda genel konjesyon ve ödem, kronik olgularda
plöritis ve akciğerlerde dağınık odaklar şeklinde sertleşmeler
saptanır.Sağaltımda oksitetrasiklin 11mg/kg dozunda i.m. veya i.v. günde 2 kez
penisilin 44000 i.ü./kg dozunda kullanılabilir.
Keçilerde pneumocystitis carinii enfeksiyonu, pnömoni
ve ölüme yol açan, dünyanın birçok yerinde rastlananve virülensi düşük olan
kronik seyirli bir hastalıktır.Ateş, ağırlık kaybı, zayıflık, dispne,
taşikardi, siyanozis, prulent nazal akıntı, taşipne, öksürük ve ölüm
görülür.Ayırıcı tanıda mycoplasma pnömonisi, pastörellezis, aspirasyon
pnömonisi, akut veya kronik viral pnömoniler, kazeöz lenfadenitis, Chlamydialpnömoni
ve mikotikpnömoniler dikkate alınmalıdır.Tanı bronkoalveolar lavaj ve akciğer
biyopsisinde P.carinii’nin özel boyalarla tanınmasıyla konur.Keçilerde lezyon
diffuz ve lokal şiddetli intersitisyal pnömonidir.İnsanlarda pentamidine
isothionate ve pyrimethamine (0.5 -1 mg/kg gün) ve bununla birlikte 120
mg/kg/gün dozunda trimethoprim-sulfamethazole uygulanır.
Q fever, Antartikada hariç dünyanın her yerinde görülen bir
hastalıktır.Etken Coxiella brunetii olup keneler, vahşi kuşlar, serbest yaşayan
küçük memeliler ve sığırlar, koyun, keçi, bufalo, deve, domuz, at, kedive köpek
gibi evcil hayvanlarda görülür.Hastalık keneler ve rodentler aracılığı ile
taşınır.Enfeksiyon evcil hayvanlara ve yetiştirmenlere kene ısırması ile
kontamine kene dışkısı ile temas sonucu ile geçer.Sürü veya çiftliğe bir kez
girdiğinde ondan sonraki yayılımı için kene olması gerekmez.Etken plazental
dokuya yerleşir ve doğumla birlikte yayılır.Hastalık bu doku ile temas eden
hayvanlara bulaşır.Etken keçi ve sığırlarda birkaç laktasyon süresince sütte
bulunur.Ayrıca idrar, dışkı ve okulonazal akıntıda belirlenir.Çevre şartlarına
duyarlı olan etken, tozla yayılır.Koyun ve keçilerde geçici ateş hafif solunum
sistemi hastalığı bulguları, meme içine inokule olduğunda mastitis ve kısa süreli
sistemik bulgular görülür.Gebelerde ölü doğum veya zayıf yavru doğumu ortaya
çıkar.Nekropside plesenta kalınlaşmış üzeri pembe renkli kremimsi bir eksudatla
kaplıdır.Tanı plesantadan yapılan sürme preperatların boyanmasından sonra
etkenin kokobasiller şeklinde görülmesiyle konur.Ayırıcı tanıda benzer yapıda
olan Chlamydia psittaci düşünülmelidir.Dokulardan bakteri üretilmesi veya
serolojik testler kullanılması tanıyı kesinleştirir.Sağaltımda okstetrasiklin
kullanılırken hastalıklardan korunmada buzağılara aşı uygulaması yapılır.
Koyun ve keçilerde herpes virüs enfeksiyonları şiddetli
sistemik enfeksiyon belirtileri gösterenlerde izole edilmiştir.Fakat bu etkenin
hastalık oluşturmadaki rolü belirlenememiştir.
Bovine herpes virüs tip 4 enfeksiyonu sığırlarda
solunum sistemi hastalıkları, reprodüktif bozukluklar (abort, metritis)
mastitis ve enteritis şeklinde görülür.
Sığır ve koyun ile keçilerde adenovirüs enfeksiyonu
çoğunlukla subklinik seyredenbir enfeksiyondur.Hastalarda pnömoni, enteritis,
pnömoenteritis, konjuktivis, keratokonjuktivitis, zayıf buzağı doğumu ve abort
görülür.Genç kuzularda sıkça adenovirüsizole edilmektedir.Hastalarda solunum ve
gastrointestinal sistem bozuklukları görülür.İştahsızlık, ateş, solunum
sayısında artış, öksürük ve ishal görülebilecek semptomlardır.Akciğerlerde
atelektazi, ödem ve sertleşme dikkati çeker.
Bovine rhinovirus enfeksiyonunda klinikbulgular ya
belirgin değildir veya ateş, depresyon, iştahsızlık solunum sayısında artış,
lakrimasyon, konjuktivitis, slivasyon, öksürük ve nazal akıntı dikkati çeker.
Bovine enterevirus enfeksiyonunda abort, entereritis ve
respiratorik sistem bulguları görülür.
Calicivirus enfeksiyonu kalıcı respiratorik
bozukluklara neden olur.
7. GÖĞÜS DUVARININ VE
BOŞLUĞUNUN HASTALIKLARI
7.1. PLEURİTİS VE
PLRURAL EFFUSİON
Ruminantlarda akut primer plöritis nadirdir. Genellikle
sekunder bir durumdur.
ETİYOLOJİ
En sık nedeni bronkopnömonidir. Diğer nedenler travmatik
retikuloperitonitis, tüberkülozis, karaciğer apseleri, tümörler, (özellikle
lenfosarkom),eksternal travma, kosta kırığı ateşli silahlarla yaralanmalar,
perforasyona neden olan yaralanmalar, sığırlarda tüberküloz, Hemophilus
somnus enfeksiyonu, sporadik bovine esnsfalomiyelitis, kontagiyöz bovin ve
kaprin plöropnömoni, değişikseptisemik durumlar, üremeye yol açan nedenler,
uroperitoneum, sağ kalp yetmezliği, hipoproteinemi, torasik kanal yırtığı,
hemotoraks veya hemanjiyosarkomadır.
SEMPTOMLAR
Plöritis ağrılı ve septik bir durumdadır. Hastalığın erken
döneminde parietal ve viseral yapraklarınyangılanması yaprakların birbirine
sürtünmesine ve ağrıya neden olur. Solunum yüzlektir ve abdominal solunum
hareketi, taşipne, progressif dispne ve inleme dikkati çeker.
Eksudasyon gelişince ağrı ve sürtünme sesi azalır ve lokalize olur. Respiratorik
bozukluğun belirtisi olarak baş ileri doğru uzatılır, dirsek eklemleri vücuttan
ayrı tutulur, solunum esnasında göğüs hareketleri sınırlı kalır. Öksürük varsa
yumuşak ve zayıftır. Oskültasyonda kuru plöritiste sürtünme sesi vardır. Ses
öksürük sonrası azalmaz. Akciğerlerin anterior-ventral bölgesinde effüzyon
nedeniyle ses maskelenir. Perküsyonda toplanan sıvı hattı boyunca mat ses
alınır ve intercostal bölgenin deri palpasyonunda ağrı belirlenir. Hayvanlar
hareket etmek istemezler. Bakteriyel pleuritisde meydana gelen
toksemi nedeniyle hastalarda anoreksi, depresyon, vücut sıcaklığında
artış, ağırlık kaybı, süt veriminde düşme belirlenir. Fibrin birikiminin
fazalalığına bağlı olarak venöz dolaşım güçlü olmuşsa jugular genişleme ve
pulzasyon belirlenir. Ölüm, toksemi ve anoksi sonucu meydana gelebilir.
Hastalığın ileri döneminde biriken sıvı rezorbe olur, meydana gelen yapışmalar
nedeniyle akciğer ve göğüs hareketleri sınırlanır. İyileşme yavaş olur.
Hastalarda önce toksemi belirtileri ortadan kalkar, athezyon nedeniyle
oskültasyonda duyulan sesler azalır. Athezyonların yırtılması ölümcül
hemotoraksa yol açar. Tüberkülozda olduğu gibi kronik plöritis semptomsuz
seyreder. En önemli bulgu ağırlık kaybıdır.
TANI VE AYIRICI TANI
Kan sayımı enfeksiyoz ve non enfeksiyoz hastaların ayırt
edilmesine, akut (önemli sola kayma) ile kronik durumların (olgun nötrofil,
hiperglobulinemi, non rejeneratif anemi) ortaya konulmasına yarar. Kan
serumunda hipoproteinemive azotemi belirlenir. Torakosentez yapılarak alınan sıvı
örneğinde sitolojik muayene ve kültür yapılarak bakteri, Mycoplasma ve
Chlamydia araştırılır. Non spesifik transudatın nedenleri neoplazi, kalp
yetmezliği, hipoproteinemi ve üremidir. Sporadik bovine ensefalomiyelitise
bağlı effüzyonda hücre bulunmaz, protein ve fibrinojen düzeyleri yüksektir.
Septik eksudata neden olan pnömoni, peritonitis, apse, penetrasyona neden olan
travma ve septisemilerde alınan sıvıda bol protein ve hücre bulunur.
Transtrakeal yıkama sıvısının muayenesi gerekebilir. Perikardiyosentezis,
abdominosentezis ve radyografi enfeksiyonun primer kaynağının belirlenmesi
bakımından önemlidir. Ayrıca tüberkülozis testi, lökemi virus titresi, SBE için
Chlamydial titre, ekokardiyografik muayene ve primer enfeksiyon kaynağının
belirlenmesi için karaciğerin ultrasonagrafik muayenesi gerekir. Ayırıcı tanıda
pnömoni, pnömotorax, büyük apseler, tümörler ve diyaframa herniası dikkate
alınmalıdır.
TEDAVİ
Efüzyonun direne edilmesi gerekirsede ruminantlarda sıvının
yerleşim yeri ve fibrin düzeyinin yüksekliği nedeniyle drenaj güçtür. Sepsis
durumunda uygun antibiyotikler kullanılır. Nonsteroidal antienflamatuarik
ilaçlar (aspirin 100 mg/kg oral, günde iki kez, phenyl butazone 6 mg/kg oral
günde birkez, flunixin 0.5-1.1 mg/kg i.m. veya i.v. günde 1-3 kez)
ve narkotik analjezikler (demerol, morphin veya butarphenol) ile ağrı
giderilerek respirasyonun kolaylaştırılması ve iştahın düzeltilmesi amaçlanır.
7.2. PNÖMOTORAKS
(Pneumathorax)
Akciğerlerin yırtılması sonucu göğüs boşluğuna havanın
toplanmasıdır.
ETİYOLOJİ
Olgunların çoğunda aşırı hareket, öksürme, pnömoni ve
kaburga kırıklarının batması sonucu meydana gelir.Ani solunum güçlüğü ve ölüme
neden olur.Ruminantlarda sık rastlanmaz.BRSV’nin neden olduğu pnömonilerde
anfizematöz şişlikler oluşur ve bozukluğun önemli nedenidir.
SEMPTOMLAR
Ruminantlarda iki akciğer kısmı mediastinum tarafından tam
olarak ayrıldığından hasta tek akciğer ile yaşamını sürdürebilir.Hastalarda
ağzı açık solunum gözlenir.Akciğerlerden biri kısmen kollabe olduğunda diğer
akciğer kompenzatorik olarak daha fazla çalışır, fakat bunun belirlenmesi
güçtür.Enfeksiöz bir hastalık yoksa hastalar huzursuz ve hareketlidir.Ön
ayaklarını yukarıda tutmak eğilimindedir. Siyanozis ortaya çıkar ve şiddetli
olgularda hava giriş çıkışı çok azalmıştır.Oskültasyonda kollaps şekillenen
kısımda akciğer sesleri duyulmaz.Yalnız akciğerin bazalinde bronşiyal sesler
hala duyulur.Seslerin duyulabildiği tarafta, özellikle vertebranın altında
yüksek rezonanslı sertleşmiş ses duyulur ve bu ses bir fıçı içinde nefes
alındığında duyulan sese benzer. Kalp mediastinuma doğru deplase olur. Kalp
sesi pnömotoraks gelişen tarafta metalik tondadır ve taşikardi vardır.
Perküsyonda normal tarafa göre anormal rezonans
belirlenir.Aynı anda perküsyon ve oskültasyon yapıldığında “ping
sesi”duyulur.Hastalarda sıklıkla subkutan anfizem oluşur ve ploritis önemli bir
nedendir.
TANI VE AYIRICI TANI
Ayırıcı tanıda atipik pnömoni ve bronkopnömoni, viral
pnömoni (özellikle BRSV) plöral effüzyon, diyaframatik herni, büyük apse ve
tümörler ile klostiridyal enfeksiyonlar dikkate alınmalıdır. Radyografi tanının
doğrulanması için gereklidir. Yara oluşmuş ise içerideki hava aspire edilip
yaraya dikiş konulmalıdır. İnternal pnömotoraksta dorsal aspirasyon
yapılmalıdır. Bunun için üç yollu meme kanülü ve büyük şırınga kullanılır.
Lezyon iyileşmedikçe vakum yapmanın fazla yararı yoktur. Lezyon iyileşince hava
apsorbe edilir. Bakteriyel enfeksiyon varsa uygun antibiyotikler kullanılır.
7.3. HİDROTORAKS,
HEMOTORAKS (Hydrothorax, Haemothorax)
Sığırlarda hidrotoraks dolaşım yetmezliğine bağlı olarak
ortaya çıkan kronik seyirli bir hastalıktır. Hemetoraks ise travma nedeniğle
meydana gelen damar yırtılması sonucu ortaya çıkar. Akciğerlerin sertleşmiş
olması travmaya bağlı yırtılmaya zemin hazırlar.Anemi bulgusu trvmaya bağlı
yırtılmaların tanısının konulmasına yardımcı olur. Klinik bulguların ani
başlaması ve vücut derecesinin yükselmemesi hemotorksı pnömoniden ayırt etmede
yaralı olur. Solunum güçlüğü olan hastalarda plöral keseden sıvının aspirasyonu,
kan pıhtılaştırıcı ajanların kullanılması ve kan transfüzyonunun yapılması
yararlı olabilir.

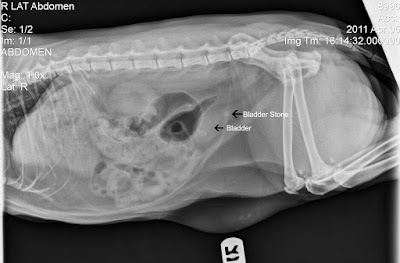



Yorumlar
Yorum Gönder